Late recurrence of urothelial carcinoma after radical cystectomy and its surgical solution
DOI: 10.22591/magyurol.2021.2.torkolyt.71
Authors:
Törköly Tamás Máté dr.1, Farkas Antal dr.2, Somogyi Tamás dr.2, Flaskó Tibor dr.2
1Borsod-Abaúj-Zemplén Megyei Központi Kórház és Egyetemi Oktatókórház, Urológiai osztály Miskolc (osztályvezető: Máté Zsolt dr.)
2 Debreceni Egyetem KK Urológiai Klinika Debrecen, (igazgató: Flaskó Tibor dr.)
Summary
Introduction: In Hungary the uretero-ileo-cutaneostomy (Bricker conduit) is a popular and widely used procedure to achieve proper urinary diversion after radical cystectomy. Among the different types of urinary diversions, those patients with ileum conduits and those with orthotopic neobladders have similar oncological outcomes. The upper urinary tract represents the most common site where late recurrence of urothelial carcinomas occurs. In these cases, radical nephroureterectomy is the most accepted method that may prolong survival.
Case report: We present the case of a late urothelial tumour recurrence at the distal ureter and ileum conduit after radical cystectomy (2015) in a 63-year-old male patient. The patient attended regular follow-up visits and had no complications after surgery. In the fall of 2020 the patient presented with massive haematuria from the ileal conduit. CT scan detected an exophytic tumour at the left uretero-ileal anastomosis as the source of bleeding. After quick evaluation of options and proper preparations, left side uretero-nephrectomy and the exploration of the Bricker conduit were done. During the procedure the tumour and proximal end of the conduit turned out to be resecable.
The right side anastomosis remained unaffected. Histology showed recurrent pT3 urothelial tumour.
Conclusions: Long term, probably lifelong follow-up is recommended in all cases after radical cystectomy. In the upper urinary tract, tumour recurrence can occur even after many years. Recurrence may also develop in the lumen of the conduit. Organ sparing techniques can be possible even in cases with recurrent urothelial carcinomas at the site of the uretero-enteral anastomosis.
LAPSZÁM: MAGYAR UROLÓGIA | 2020 | 33. ÉVFOLYAM, 2. SZÁM
Összefoglalás
Bevezetés: Az uretero-ileo-cutaneostomia (Bricker-konduitképzés) Magyarországon elterjedt és leggyakrabban használt vizeletdeviációs módszer cystectomia esetén. A deviáció módja (ileum-konduit vagy ortotópikus hólyagpótlás) az onkológiai kimenetelt nem befolyásolja. Cystectomia után a felső húgyutakban megjelenő uroepitheliális tumorok a legjellemzőbb távoli kiújulást jelentő elváltozások. Az olyan betegek esetében, akiknél ileum-konduit-képzést vagy ortotóp hólyagpótlást követően felső húgyúti tumor megjelenésekor, a radikális nephroureterectomia jelent túlélést javító megoldást.
Esetbemutatás: Egy 63 éves férfi betegnél 2015-ben radikális cystectomia és uretero-ileo-cutaneostomia történt izominvazív hólyagtumor miatt. Kontrollvizsgálatokon rendszeresen megjelent, nagyobb szövődménye nem volt. 2020 szeptemberében a beteg sürgősséggel került felvételre, az Urológiai Klinikára stomából észlelhető masszív haematuria miatt. A vérzés forrása a bal szájadék urostomába szájadzásánál elhelyezkedő exophyticus tumor volt. Gyors előkészítést követően bal oldali nephroureterectomia és a Bricker-stoma explorációja mellett döntöttünk. A műtét során a tumor és a Bricker-kacs proximális végének reszekciója kivitelezhetőnek bizonyult a jobb oldali anasztomózis megkímélése mellett. A szövettani diagnózis pT3-uréter tumort igazolt.
Következtetések: A radikális cystectomián átesett betegek hosszú távú, életen át tartó követése különösen fontos. A felső húgyutakban akár sok év után is kialakulhat recidíva, amely akár a kirekesztett bélkacsba is propagálhat. Az urétero-enterális anasztomózis szintjében megjelenő urotheliális recidív tumorok esetén is lehetséges a konduit megkímélése.
Bevezetés
Az uretero-ileo-cutaneostomia (Bricker-hólyagképzés) Magyarországon elterjedt és leggyakrabban használt vizeletdeviációs módszer cystectomia esetén. Leggyakoribb korai komplikációként húgyúti infekció (48%), vesemedence-gyulladás. Vizeletszivárgás és az anasztomózis beszűkülése jelentkezhet (1). Később a stomával kapcsolatos komplikációk, illetve a felső húgyutakban kialakuló morfológiai és funkcionális elváltozások fordulnak elő gyakrabban. Sebészeti szempontból a műtét eredményességét befolyásolja a kor, társbetegségek, korábbi hólyagtumor miatt kapott kezelés, társuló kismedencei elváltozások. Az eredményességet és a túlélést jelentősen befolyásolja az operáló orvos által végzett, illetve az adott intézetben történt radikális cystectomiák éves száma (2).
A vizeletdeviáció módja (ileumkonduit-képzés vagy ortotópikus hólyagpótlás) az onkológiai kimenetelt nem befolyásolja. Több intézet átfogó vizsgálati adatai alapján a radikális cystectomia után az 5 éves recidívamentes túlélési arány 58%, a tumorspecifikus túlélés 66% (3).
Cystectomia után a felső húgyutakban megjelenő uroepithelialis tumorok a legjellemzőbb távoli kiújulást jelentő elváltozások. Az esetek 4-10%-ában fordulnak elő, és a kiújulás leginkább a műtét utáni harmadik évig várható (4). A kiújulás esélye nagyobb multifokális tumorok és az uréterpozitív reszekciós sebészi széle esetében. Az olyan betegek esetében, akiknél ileumkonduit-képzést vagy ortotóp hólyagpótlást követően felső húgyúti tumor jelenik meg, a radikális nephroureterectomia jelent túlélést javító megoldást (5).
Esetismertetés
Egy 63 éves férfi betegnél 2013-ban és 2014-ben két-két alkalommal hólyagtumor endoszkópos reszekciója történt. Szövettani leletekben multiplex, magas kockázatú urotheliális karcinóma igazolódott (pT1 high grade). A beteg BCG-instillációban részesült. Kontroll során 2015-ben bal uréterszájadékot szűkítő hólyagtumor került felfedezésre, majd ennek reszekciója történt. Szövettani vizsgálat izominvazív hólyagtumort igazolt (pT2 high grade). Képalkotó vizsgálatok nyirokcsomó-megnagyobbodást, hólyagon kívüli propagációt, vagy áttét gyanút nem írtak le. Még 2015-ben radikális cystectomia és Bricker szerinti szerinti konduitképzés történt. Végső szövettani eredmény alapján a hólyagtumor szervre lokalizált volt, nyirokcsomókban áttét nem igazolódott (pT2a pN0 M0). A műtétet megelőző képalkotó vizsgálat a bal uréter disztális szakaszán tumor gyanút vetett fel, viszont ezen a területen a szövettani vizsgálat malignitást nem igazolt. A beteg a következő években rendszeresen járt kontrollra, több alkalommal uroinfekció miatt antibiotikum- kezelésben részesült. Követés során készült CT- és MR-vizsgálatok kiújulásra vagy metasztatikus folyamatra utaló jelet nem észleltek. Az évek során készült több hasi UH-vizsgálat, ezek a műtét óta jelen levő, enyhe fokú, bal oldali vesetágulatot véleményeztek. A rendszeres kontrollvizsgálatok és képalkotók mellett az urotheliális daganat kiújulása évekig nem merült fel.
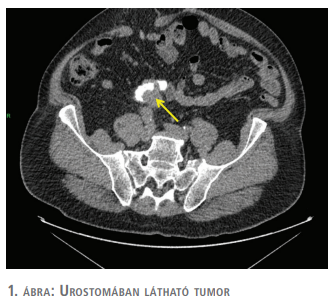
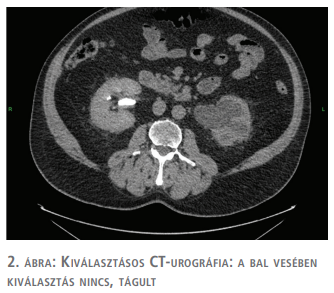
2020 szeptemberében a beteg sürgősséggel került felvételre, az Urológiai Klinikára stomából észlelhető masszív haematuria miatt. Kivizsgálása során készült CT-képeken látható volt, hogy a vérzés forrása a bal szájadék urostomába szájadzásánál elhelyezkedő bélkacsba propagáló tumor (1. ábra). A bal uréter és vese kifejezetten tág volt, bal vesében nem volt kiválasztás (2. ábra). A képek alapján feltételezhető volt a bal oldali felső húgyúti tumor jelenléte. A beteggel egyetértésben, a lehetőségeket mérlegelve, gyors előkészítést követően bal oldali nephroureterectomia és a Bricker-stoma explorációja történt.
A műtétkor a metszés orális végét a bal bordaív alá vezetve totál medián laparotómia történt. A feltárás során előbb a leszálló vastagbél mobilizálása, majd a heges környezetben ülő bal vese kipreparálása történt. A vesekocsány ereinek ellátása után a mesosigmán átvezetett tágult, kiszélesedett uréter kipreparálása történt a stomába szájadzásig (3. ábra).
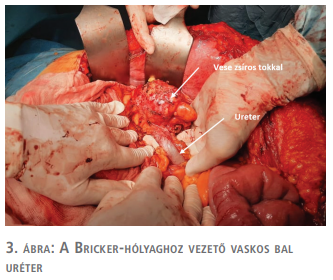
Az anasztomózist körülvevő zsírszövet külön kórszövettani vizsgálatra került. Ezt követően a stoma mobilizálása, majd az alaphoz rögzítő kitapadások oldása megtörtént. A Bricker-konduit megnyitása és átmosása után az azonosíthatóság érdekében a jobb uréterbe 8 Ch-s szonda felvezetése történt (4. ábra).
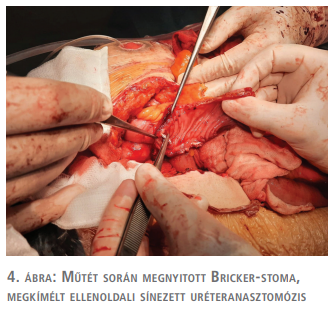
A béllumenbe lógó mandulányi tumor és a konduit proximális végének reszekciója kivitelezhetőnek bizonyult (5. ábra).
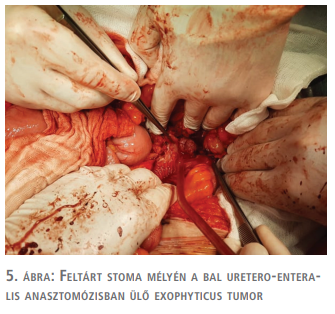
A műtét során sikerült az ép jobb oldali anasztomózist megkímélni és az urostoma orális végét rekonstruálni. A beavatkozás során a mezoszigma felől kapott enyhe vérzéses szövődményt leszámítva egyéb komplikáció nem történt. Az ellátott artériás vérzés később nem okozott bélfal-vérellátási zavart. A posztoperatív időszak szövődménymentesen zajlott. A szövettani diagnózis invazív urotheliális karcinómát igazolt (pT3). Az urothélium tumoros szövettani szerkezete az uréter disztális 10 cm-es szakaszán volt jelen. A daganat az uréter izomrétegét több vizsgált síkban beszűrte. A disztális uréter területén periuréterális zsírszövet és a Bricker-kacs infiltrációja volt megfigyelhető. Érinvázió, illetve perineurális terjedés nem volt. A sebészi szélek daganatmentesnek bizonyultak. A műtéti preparátum egy daganatmentes nyirokcsomót tartalmazott. A bal disztális uréter körüli zsír szövettana hytiocytosist és atrófiát igazolt.
Későbbiekben urológiai kontrollok mellett, tekintettel a szövettani leletre, onkoteam döntése értelmében a beteg adjuváns carboplatin és gemcitabin-alapú kemoterápiát kapott.
Megbeszélés
Az irodalmat áttekintve elmondható, hogy a felső húgyúti, konduitba propagáló uroepitheliális tumorok esetében, az urográfiás fázissal kiegészített kontrasztanyagos CT-vizsgálat mellett, a diagnózis felállításában segítségre lehet a stomából vett vizeletcitológia, illetve a retrográd úton befecskendezett kontrasztanyag segítségével készült képalkotó vizsgálatok is (6). Esetünkben a tumor jelenlétét és kiterjedését a kontrasztanyagos CT önmagában is bizonyította.
A radikális cystectomián átesett betegek hosszú távú, életen át tartó követése különösen fontos. Az esetből látható, hogy a felső húgyutakban akár sok év után is kialakulhat recidíva. Előfordulhat, hogy a recidív disztális urétertumorok az anasztomózist beszűrve a kirekesztett bélkacsba terjednek.
Következtetések
Az esetünk jól mutatja, hogy akár az urétero-enterális anasztomózis szintjében megjelenő recidív tumorok esetén is lehetséges a reszekció a konduit megkímélése mellett. A korábban létrehozott vizeletdeviációs rezervoár nem szenvedett károsodást. A tágult, tönkrement vese eltávolításra került, viszont a konduitként szolgáló kirekesztett bélkacsot sikerült megkímélni, így a beteg életminősége nem romlott. A műtét tervezésénél felmerült uretero-cutaneostomia nagyságrendekkel rosszabb későbbi életminőséget jelentett volna.
References
1. Nieuwenhuijzen JA, de Vries RR, Bex A, van der Poel HG, Meinhardt W, Antonini N, Horenblas S. Urinary diversions after cystectomy: the association of clinical factors, complications and functional results of four different diversions. Eur Urol 2008 Apr; 53(4): 834–42; discussion 842–4.
doi: 10.1016/j.eururo.2007.09.008. Epub 2007 Sep 18. PMID: 17904276
2. Bruins HM, Veskimäe E, Hernández V, Neuzillet Y, Cathomas R, Compérat EM, Cowan NC, Gakis G, Espinós EL, Lorch A, Ribal MJ, Rouanne M, Thalmann GN, Yuan Y, der Heijden AGV, Witjes JA. The Importance of Hospital and Surgeon Volume as Major Determinants of Morbidity and Mortality After Radical Cystectomy for Bladder Cancer: A Systematic Review and Recommendations by the European Association of Urology Muscle-invasive and Metastatic Bladder Cancer Guideline Panel. Eur Urol Oncol 2020 Apr; 3(2): 131–144.
doi: 10.1016/j.euo.2019.11.005. Epub 2019 Dec 19. PMID: 31866215
3. Shariat SF, Karakiewicz PI, Palapattu GS, Lotan Y, Rogers CG, Amiel GE, Vazina A, Gupta A, Bastian PJ, Sagalowsky AI, Schoenberg MP, Lerner SP. Outcomes of radical cystectomy for transitional cell carcinoma of the bladder: a contemporary series from the Bladder Cancer Research Consortium. J Urol 2006 Dec; 176(6 Pt 1): 2414–22; discussion 2422.
doi: 10.1016/j.juro.2006.08.004. PMID: 17085118
4. Gakis G, Black PC, Bochner BH, Boorjian SA, Stenzl A, Thalmann GN, Kassouf W. Systematic Review on the Fate of the Remnant Urothelium after Radical Cystectomy. Eur Urol 2017 Apr; 71(4): 545–557.
doi: 10.1016/j.eururo.2016.09.035. Epub 2016 Oct 6. PMID: 27720534; PMCID: PMC5533286
5. Sanderson KM, Cai J, Miranda G, Skinner DG, Stein JP. Upper tract urothelial recurrence following radical cystectomy for transitional cell carcinoma of the bladder: an analysis of 1,069 patients with 10-year followup. J Urol 2007 Jun; 177(6): 2088–94.
doi: 10.1016/j.juro.2007.01.133. PMID: 17509294
6. EAU Guidelines. Edn. presented at the EAU Annual Congress Amsterdam 2020. ISBN 978-94-92671-07-3.