Emphysematous pyelonephritis, a special case of acute inflammation of the kidney
DOI: 10.22591/magyurol.2021.1.altennim.33

Authors:
Altenni Mohammed dr., Zóber Tamás dr., Csapó Judit dr.,Beliczay Barbara dr., Vrecenár László dr., Buzogány István dr.
Péterfy KRMJOTI, Urológiai Sebészeti Osztály, Budapest (osztályvezető: Buzogány István dr.)
Summary
Introduction: Emphysematous pyelonephritis (EPN) is a rare, severe, and high-mortality acute infectious kidney disease. Due to its high mortality rate, it requires intensive therapy and broad-spectrum antibiotic treatment. After stabilization of cardiorespiratory functions of the patient, early intervention or surgery is recommended. Pathogens detected in the background include Escherichia coli, Proteus mirabilis, Klebsiella pneumoniae group D Streptococcus and coagulase negative Staphylococcus, rarely a fungus (Candida albicans).
Patients and methods: From October 2017 to January 2020, 5 patients were treated in our ward for emphysematous pyelonephritis. Untreated hyperglycaemia was also detected in the majority of patients. In all cases, the lesion was diagnosed by a three-phase CT scan. Upon diagnosis, immediate, broad-spectrum antibiotic therapy and double-J catheter or transrenal drain insertion were performed, with explorative surgery if necessary. Two patients underwent unilateral nephrectomy and one patient dialysed due to chronic renal failure underwent bilateral nephrectomy. In our cases, no fatal outcome occurred.
Results: By presenting the case of a 53-year-old male patient, we would like to draw attention to the disease of emphysematous pyelonephritis. The examination of the patient revealed untreated diabetes, which was followed by its management, broad-spectrum antibiotic treatment and, a double-J catheter insertion for dilatation of the patient’s left renal system. As a result of interventions, the patient’s condition settled down and he left his home healed.
Conclusion: EPN is an extremely remarkable disease that occurs much more frequently than previously thought, and to this day is a deadly hazard to patients if not treated multidisciplinary and appropriately.
LAPSZÁM: MAGYAR UROLÓGIA | 2021 | 33. ÉVFOLYAM, 1. SZÁM
Összefoglalás
Az emphysematous pyelonephritis súlyos, a veseparenchymát-vesemedencét és a vese környezetét érintő gáztermelő baktérium okozta nekrotizáló fertőzés. Az első esetet 1898-ban közölte Kelly és MacCullum (1). Az esetek többségében (95%) diabéteszes betegeknél fordul elő, de ritkán cukorbetegség jelenléte nélkül is kialakul (2, 4). Üregrendszeri abnormalitás 25%-ban állhat a háttérben. Az irodalmi adatok alapján nőknél gyakrabban fordul elő (nő-férfi arány 6:1), általában egyoldali és bal oldalon gyakrabban alakul ki, 10%-ban kétoldali is lehet. Az esetek 70%-ában az Escherichia coli, a Proteus mirabilis, Klebsiella pneumoniae D-csoportú Streptococcus és koaguláz negatív Staphylococcus, ritkán gomba (Candida albicans) a háttérben kimutatható kórokozó (2, 3, 5, 6, 7).
Az EPN mortalitása az 1970-es évekig akár 78% volt, az utóbbi két évtizedben, a javuló betegellátás és diagnosztikának köszönhetően 25%-ra csökkent (2, 4).
A betegek többsége 40 és 50 év közötti (2, 6, 9), a tünetek hasonlítanak a pyelonephritis tüneteire, gyakori vizelési inger, láz, hányinger, hányás és vesetáji fájdalom (7, 9). Emellett egyéb klinikai manifesztációi is vannak, mint az akut veseelégtelenség, sav-bázis egyensúlyzavar és zavartság (2, 5, 6, 7, 8, 9). Rapid progresszió esetén szeptikus sokk is lehet az első tünet.
Az irodalomban 70-80%-ban leukocytosis, 15-20%-ban thrombocytopenia, jelentős hányadában 70-90% felborult cukorháztartás szerepel. Mikroszkópos vagy makroszkópos haematuria, leukocyturia és súlyos proteinuria észlelhető az EPN-ben (6, 8).
Az emphysematous pyelonephritis legmegbízhatóbb diagnosztikai módszere a CT-vizsgálat, amellyel a következő jellemző eltérések láthatók (1, 2, 10):
- megnagyobbodott, szerkezetileg roncsolódott veseparenchyma,
- kis gázbuborékok vagy nagy gázcsíkok,
- folyadékgyülem, folyadék-gázkeverék,
- fokális nekrózis – abscessus.
Radiológiai klasszifikáció
Wan és munkatársai 1996 CT-vizsgálat alapján 2 típust különböztettek meg (2):
- I. típus: A parenchymakárosodás több mint a vese egyharmadát érinti, foltos vagy csíkos gázforma, továbbá renalis és az extrarenalis folyadékgyülem hiánya jellemző. Az I. típus nagyon agresszív kezelés nélkül gyakran halálos, mortalitása 70% körül.
- II. típus: A parenchymakárosodás kevesebb, mint a vese egyharmadát érinti, jellemzője a renalis vagy extrarenalis gázbuborékkal kevert folyadékgyülem, a pelvicalis rendszerben vagy az uréterben gáz látható, mortalitása 20% körül.
Huang-Tseng szerinti CT-klasszifikáció (1):
- típus: gáz a vizeletgyűjtő rendszerben;
- típus: gáz a parenchymán belül, extrarenalis terjedés nélkül;
- típus: gáz a parenchymában, extrarenalis terjedéssel;
3/a: gáz- vagy tályogterjedés a perirenalis térben;
3/b: gáz- vagy tályogterjedés a pararenalis térben;
4. típus: kétoldali emphysematous pyelonephritis vagy szoliter veseérintettség.
Beteganyag és módszer
Osztályunkon 2017. október és 2020. január között öt beteget kezeltünk EPN miatt, mindegyik betegnél kezeletlen diabéteszt állapítottunk meg. Egy betegnél transrenalis drén behelyezése, két betegnél egyoldali nephrectomia, egy krónikus veseelégtelenség miatt hemodializált betegnél kétoldali nephrectomia történt, egy esetet az irodalomban ritkán alkalmazott Dupla-J katéter felhelyezésével kezeltünk, ennek a részletes leírását szeretnénk közölni.
53 éves férfi betegünk, szeptikus állapot és bal oldali vesetáji fájdalmak miatt került felvételre kórházunk belgyógyászati osztályára.
Anamnézisében korábbi betegség nem szerepelt, rendszeresen gyógyszert nem szedett. Az elsődleges vizsgálatokkal emelkedett vércukorértékek (28 mmol/l) és gyulladásos paraméterek (CRP: 440 mg/l, fvs: 12 g/l, thrombocyta 16 g/l, procalcitonin: 29 ng/ml) kerültek felismerésre. Urológiai konzílium kapcsán, betegágy melletti ultrahangvizsgálat történt, amivel a bal oldali vesében megvastagodott parenchyma és üregrendszeri tágulat volt észlelhető. Az elvégzett vizsgálatok alapján bal oldali lezárt vese következtében kialakult szekunder pyelonephritis és következményes uroszepszist állapítottunk meg.
Az uroszepszis miatt megkezdett empirikus széles spektumú antibiotikumterápia elkezdése után (1×2 g Rocephin) bal oldalra dupla-J katéterfelhelyezés és állandó katéterbehelyezés történt.
A beavatkozást követően átmeneti hipotenzió miatt vazopresszort kapott, szubintenzíves megfigyelés mellett. Átmenetileg láztalanná vált, gyulladásos paraméterei kismértékben csökkentek. Obszervációja során romló májfunkciós értékeket és fokozódó icterust észlelve, UH-vizsgálat történt (1. ábra).
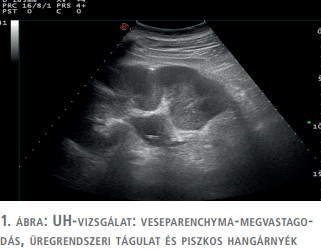
Ultrahangvizsgálattal a bal vese pyelonja kissé tágabb volt, a veseparenchyma területén 2-3 cm-es átmérőjű területen, piszkos hangárnyékot adó echodúsabb területek voltak láthatók. Az epehólyag lumenében egy 15 mm-es meszes képletet írtak le, az intrahepaticus epeutak mindenütt tágabbak voltak.
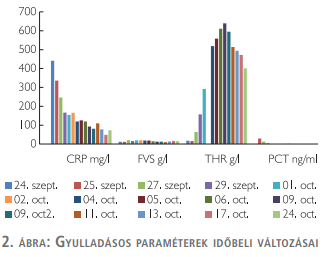
Cholestasis miatt endoszkópos retrográd kolangio-pankreatográfia (ERCP) és mini endoszkópos sphincterotomia (EST) történt, amelynek köszönhetően a biliaris obstrukciós értékei normalizálódtak. A vércukorprofil további rendezését belgyógyászati osztályon végezték. Ezt követően került a beteg átvételre, urológia osztályunkra, ahol ismételten lázas epizódok jelentkeztek, gyulladásos paraméterei nem megfelelő csökkenését észleltünk. A szeparált vizelettenyésztés Escherichia Colit igazolt, ennek megfelelően infektológiai konzílium véleményezése után, célzott, kombinált antibiotikumterápiára váltottunk (Metronidazol 2×500 mg és levofloxacin 1×500 mg) (2. ábra).
A stagnáló klinikai kép miatt történt CT-vizsgálat szerint a bal vesében a parenchymában és a tok alatt is szabálytalan alakú levegőzárványok voltak megfigyelhetők, mediális oldalon körülírt folyadékgyülem, amely tályognak megfelel (3. ábra).
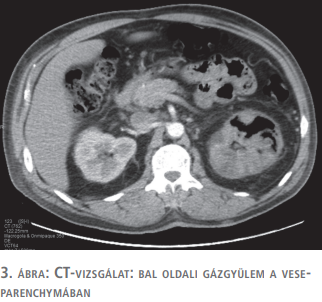
Több napig perzisztáló láz nephrectomia lehetőségét is felvetette, de az észlelt állapotjavulásra és javuló gyulladásos paramétereire való tekintettel további konzervatív kezelés és szoros CT-kontroll mellett döntöttünk.
Kontroll-CT-vizsgálatok során a bal vesében látott korábbi elváltozás eleinte érdemi változást nem mutatott (4. ábra).
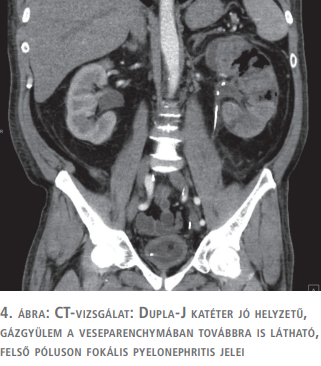
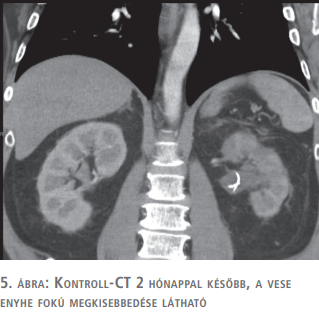
Az utolsó CT-vizsgálaton tályog már nem volt látható, a bal vese enyhe fokú megkisebbedését észleltük. A veseparenchymában helyenként folyadéktartalmú területek voltak láthatók, tályogra utaló jel nélkül. A kontrasztanyag-kiválasztás szabályosnak mutatkozott (5. ábra). A beteget 2 évig kontrolláltuk.
Megbeszélés
Az emphysematous pyelonephritis megfelelően kiválasztott empirikus antibiotikumkezelés és korai sebészi beavatkozás nélkül az esetek többségében fatális kimenetelű. CT-vizsgálattal a diagnózis és a stádiumbeosztás egyértelműen felállítható (2). A kórokozók közül az esetek többségében Escherichia coli, Klebsiella pneumoniae, Proteus mirabilis és Pseudomonas aeruginosa van jelen, amely glükózt és laktátot fermentálnak és széndioxid-termeléssel nekrózist idéznek elő. Megfelelően választott széles spektrumú empirikus antibiotikumkezelés (harmadik-negyedik generációs cefalosporin, amennyiben egy éven belüli antibiotikumkezelés szerepel carbepenem mellett transrenalis drénbehelyezés a választandó beavatkozás (11).
Következtetés
Enyhébb kiterjedésű és hemodinamikailag stabil beteg esetében szóba jöhet az irodalomban ritkán közölt, általunk alkalmazott dupal-J katéter felhelyezése. Végső megoldásként, nem javuló esetben az akut nephrectomia elvégzése is mérlegelendő. Alapvető és elsősorban elvégzendő a betegek cukorháztartásának stabilizálása. A végleges gyógyulás érdekében minden esetben több szakma odaadó és jól összehangolt együttműködése szükséges.
References
1. Kelly HA, Pneumaturia MCWG. JAMA 1898; 31: 375–81
https://doi.org/10.1001/jama.1898.92450080001001
2. Wan YL, Lee TY, Bullard MJ, Tsai CC. Acute gas‐producing bacterial renal infection: correlation between imaging findings and clinical outcome. Radiology 1996; 198: 433–8. https://doi.org/10.1148/radiology.198.2.8596845
3. Somani BK, Nabi G, Thorpe P, et al. Is percutaneous drainage the new gold standard in the management of emphysematous pyelonephritis? Evidence from a systematic review. J Urol 2008; 179: 1844–49. https://doi.org/10.1016/j.juro.2008.01.019
4. Falagas ME, Alexiou VG, Giannopoulou KP, Siempos II. Risk factors for mortality in patients with emphysematous pyelonephritis: A meta‐analysis. J Urol 2007; 178: 880–5. https://doi.org/10.1016/j.juro.2007.05.017
5. Huang JJ, Tseng CC. Emphysematous pyelonephritis: clinical radiological classification, management, prognosis and pathogenesis. Arch Intern Med 2000; 60: 797–805.
https://doi.org/10.1001/archinte.160.6.797
6. Tang HJ, Li C, Yen MY et al. Clinical characteristics of emphysematous pyelonephritis. J Microbiol Immunol Infect 2001; 34: 125–30.
7. Khaira A, Gupta A, Rana DS, Gupta A, Bhalla A, Khullar D. Retrospective analysis of clinical profile, prognostic factors and outcomes of 19 patients of emphysematous pyelonephritis. Int Urol Nephrol 2009; 41: 959–66.
https://doi.org/10.1007/s11255-009-9552-y
8. Narlawar RS, Raut AA, Nagar A, Hira P, Hanchate V, Asrani A. Imaging features and guided drainage in emphysematous pyelonephritis: a study of 11 cases. Clin Radiol 2004; 59: 192–7. https://doi.org/10.1016/S0009-9260(03)00295-2
9. Roy C, Pfleger D, Tuchmann CM, Lang HH, Saussine CC, Jacqmin D. Emphysematous Pyelitis: Findings in five patients. Radiology 2001; 218: 647–50.
https://doi.org/10.1148/radiology.218.3.r01fe14647
10. Arch Intern Med 2000; 160(6): 797–805.
doi:10.1001/archinte.160.6.797. https://doi.org/10.1001/archinte.160.6.797
11. Lu YC, Hong JH, Chiang BJ, Pong YH, Hsueh PR. Recommended initial antimicrobial therapy for emphysematous pyelonephritis: 51 cases and 14-year-experience of a tertiary referral center. Medicine; 2016. –
ncbi.nlm.nih.gov. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4902344