Supine position tubeless percutaneous nephrolithotomy
DOI: 10.22591/magyurol.2021.2.raganm.59
Authors:
Ragán Márton dr.1, Dombóvári Péter dr.2, Beöthe Tamás dr.2,
Daniel Swallow dr.3, Kertész László dr.2, Máté Kinga dr.1, Buzogány István dr.2
1Szt. Lázár Megyei Kórház, Urológiai Osztály, Salgótarján (osztályvezető: Buzogány István dr.)
2Péterfy Kórház-Rendelőintézet és Manninger Jenő Országos Traumatológiai Intézet,Budapest (osztályvezető: Buzogány István dr.)
3Broomfield Hospital, Urology Centre, Chelmsford, Essex, UK
Summary
Introduction: The PCNL (percutaneous nephrolithotomy) can be performed in prone (Pron) and supine (Sup) position. In the recent years, it became more common, to perform this procedure without a kidney drain (tubeless), and leaving the JJ ureteric stent in situ only.
Material and methods: The authors introduce the method of a supine, tubeless PCNL. They conducted a retrospective analysis of the supine, tubeless PCNL cases performed in Broomfield Hospital (UK), Szent-Lazar Hospital (Salgotarjan) and Urology Department of Peterfy Hospital (Budapest) between March of 2019 and July of 2020. The PCNL was the first choice for the kidney stones > 2 cm of size, for the lower calyx stones and the cystine stones, and also for the stones of >15 mm
in size with density of >1500 HU (Hounsfield Unit).
They considered the procedure successful, when the residual stone fragments were <4 mm in size on the follow up imagings.
The kidney stones of size of <10-15 mm were successfully treated by flexible ureteroscopy, and bigger stones were treated with the supine and tubeless PCNL, which is also suitable for staghorn kidney stones, filling out the all collecting system of the kidney.
Results: There were 58 procedures performed in the 3 departments (Broomfield 25/Salgotarjan 26/Péterfy 6). The average age of the patients who were operated in our Urology Departments in Salgotarjan or Budapest was 54 years (the youngest was 38 years old and the oldest was 80 years old), comparing to 66 years of average age in the UK (25–88) patients` group. CT scan was carried out prior to all procedures.
There was no difference in comparison of the results provided and published by David Curry, MD (2017) lead group and our results, in a view of the percentage of clearance, blood transfusions, type of drainage, length of stay in hospital and the ratio of significant complications (Clavien >3).
Conclusion: The supine PCNL technique is safe to perform with an appropriate training and adequate team, and also more effective from clearance point of view, when combined with the FURS as ECIRS procedure (endoscopic combined intra-renal surgery).
The position of the patient and the use of a JJ stent at the end of the procedure (tubeless technique), instead of a transrenal drainage (nephrostomy), does not influence either the success or the ratio of significant complications of this procedure.
This procedure significantly decreases anesthetic risks and burden of the operation for the patients. The supine PCNL requires a shorter operating time comparing to the prone one, and is also faster, due to the easier positioning of the patient. The tubeless technique is definitely more favorable considering the length of stay at hospital, and usually the patient can be discharged on the 1st postoperative day, amid lack of nephrostomy.
The disadvantage is the necessity of another minor intervention, rigid or flexible cystoscopy, to remove the stent in 1-2 weeks after the PCNL.
LAPSZÁM: MAGYAR UROLÓGIA | 2020 | 33. ÉVFOLYAM, 2. SZÁM
Összefoglalás
Bevezetés: A perkután nephrolitotomia (PCNL) hason fekvő pronált (PRON) és háton fekvő szupinált (SUP) helyzetben végezhető el (sPCNL). Az elmúlt időszakban egyre gyakrabban történik a kőeltávolítás a vese üregrendszerének drenálása nélkül (tubeless), csak dupla J-stent visszahagyásával befejezve a beavatkozást.
Anyag és módszer: A szerzők bemutatják a szupinált és tubeless PCNL metodikáját. Retrospektív elemzést végeztek azokról az esetekről, akiknél a Broomfield (UK), a Szt. Lázár és a Péterfy Kórház Urológiai Osztályán a PCNL történt 2019 márciusa és 2020 júliusa között szupinált fektetésben és tubeless-technikával. Első választás volt az sPCNL a 2 cm-től nagyobb veseköveknél, az alsó pólusban elhelyezkedő, a cisztin, és a >15 mm és ≥1000 HU-t (Hounsfield Unit) keménységű kövek esetében. Sikeresnek tekintették a beavatkozást, ha a beteg kőmentesnek bizonyult, vagy <4 mm maradék-fragmentum volt észlelhető a kontroll képalkotó vizsgálat során. A <10-15 mm-es vesekövek flexibilis URS-sel, az ettől nagyobb, akár a vese teljes üregrendszerét kitöltő korallköveket GMSV tubeless (TL) PCNL-technikával tudták sikeresen kezelni.
Eredmények: A három intézményben összesen 58 beavatkozás történt (B: 25/S: 26/P: 6). A salgótarjáni és budapesti osztályainkon végzett beavatkozásoknál a betegek átlagéletkora 54 (38–80) év, az angliai csoportban 66 (25–88) év volt. Valamennyi esetében CT-vizsgálat történt a műtétet megelőzően. Nem volt különbség az összehasonlításra felhasznált, David Curry, MB vezette munkacsoport által 2017-ben közölt és az általunk észlelt eredmények között a kőmentesség-arányban, a vérátömlesztések gyakoriságában, a kórházi tartózkodás hosszában, a drenázs megoldásában és a súlyos szövődmények tekintetében (Clavien ≥3).
Következtetés: Megfelelő gyakorlattal és teammel végzett műtét a SUP fektetési technikával biztonságos, effektívebb a clearance szempontjából, a FURS egyidejű használatával történő ECIRS-szel (Endoscopic Combined Intra-Renal Surgery) is kombinálható. A betegek helyzete és a műtét végén a drén helyett alkalmazott DJ-stentelés, a tubeless technika a PCNL-műtét során nem befolyásolja a siker vagy a súlyos szövődmények arányát. A betegek számára jóval kevesebb megterhelést jelent főleg aneszteziológiai szempontból. Az sPCNL rövidebb műtéti idővel jár, gyorsabb, mivel kevesebb a betegpozicionálás. A tubeless módszer egyértelműen rövidebb kórházi tartózkodással jár, általában 1. posztoperatív napon nephrostomia hiányában hazabocsátható a beteg. Hátránya, hogy a stent átlagban egy-két hét után egy újabb beavatkozás során távolítandó el a betegből.
Bevezetés és történelem
1941-ben Rupel és Brown végezték el az első nefroszkópiát nyílt műtét során, 1954-ben Willard Goodwin az első tűszúrásos antegrád nephrostogramot és nephrostomiát. 1976–78 között Fernström, Johansson és Arthur Smith leírták a perkután kőeltávolítást nephrostomián keresztül (1, 5).
A perkután nephrolitolapaxia (PCNL) műtét az „aranystandard” a 2-3 cm-nél nagyobb és a korall vesekövek endoszkópos eltávolításában. Bizonyos esetekben a 2 cm-nél kisebb kövekre, illetve az üregrendszeri idegen testek eltávolításában is alkalmazott, figyelembe véve a kő denzitását, elhelyezkedését, a vese anatómiáját és a beteg morbiditási potenciálját. Az 1500 Hounsfield Unit (HU)-nál keményebb, az alsó kehelyben elhelyezkedő, vagy cisztin köveknél, 2 cm alatt is a PCNL-t részesítjük előnyben a flexibilis ureterorenoszkópiával (FURS) szemben. Alacsony infundibulo-pelvikus szögnél (IP 40o alatt) és az infundibulum 3 cm-nél nagyobb hosszánál (IF >3 cm) is előnyösebb a PCNL a FURS-sal szemben a jobb kőmentességi arányok miatt (2, 3, 4). 1987-ben J.G. Valdivia Uria, zaragozai urológus, leírta a háton fekve történő szupinált s-PCNL technikát, amelyet Galdakao 1990-ben módosított, létrehozva a mai napjainkban standardként használt Galdakao modifikált supine Valdivia (GMSV) fektetést. A GMSV-t Roberto Scarpa és Cesare Scaffone fejlesztették tovább az ECIRS (endoscopic combined intra-renal surgery) műtéti technikává, ahol a GMSV-PCNL és az URS, illetve a FURS egyidejűleg végezhető, javítva a kőmentességi (clearance) arányokat (1).
Giusti és Proietti 2017-ben megjelent tanulmánya szerint napjainkban a PCNL-ek 20%-a szupinált GMSV-pozícióban történik (8).
Anyag és módszer
Klinikai összehasonlító retrospektív tanulmányt végeztünk, ahol a szupinál, tubeless (TL) PCNL-műtétet bemutatjuk és az eredmények alapján megbeszéljük és vizsgáljuk a kőmentességi és a szövődményrátákat a 3 külön urológiai osztály (Salgótarján, Péterfy, Broomfield) beteganyagát összevetve David Curry által 2017-ben publikált tanulmányában szereplő statisztikai adatok és eredmények összehasonlításával.
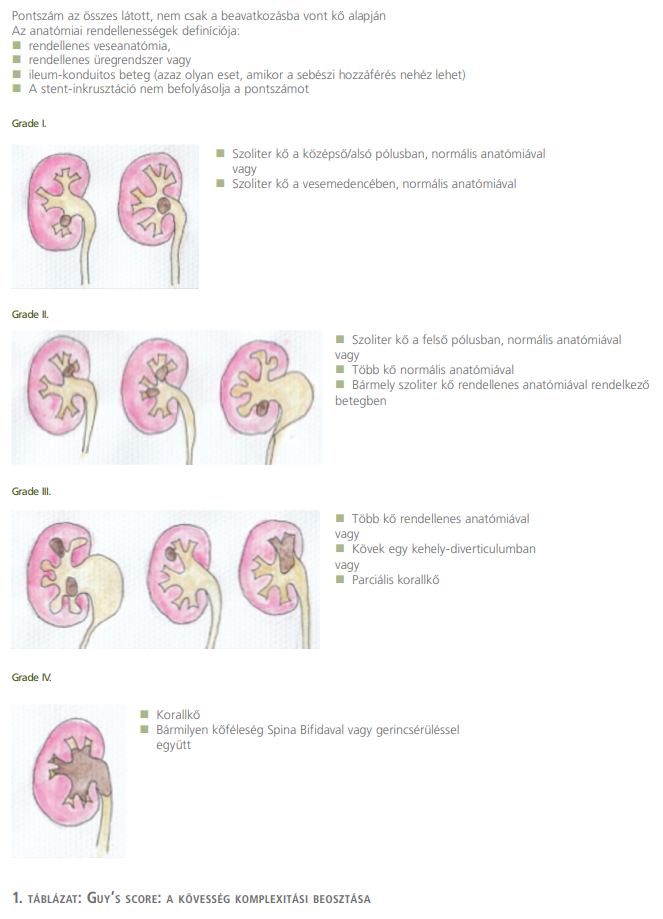
Kőmentesség, szövődményráta, vesekövek eltávolítása, Guy’s score, CDC osztályozása kulcsszavakat adtuk meg. Átfogó közleményeket és hatályos szakmai protokollokat, irányelveket kerestünk.
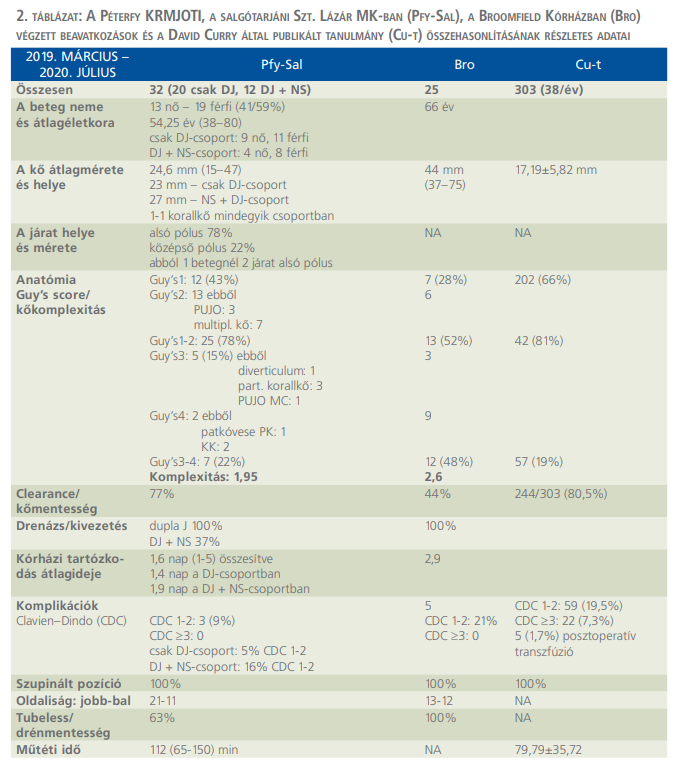
Az angliai chelmsford-i megyei Broomfield Kórházban (Bro) valamint a salgótarjáni Szt. Lázár Megyei Kórház (Sal) és a budapesti Péterfy Sándor Kórház-Rendelőintézet és Manninger Jenő Országos Traumatológiai Intézet (Pfy) UrológiaiOsztályán összesen 58 beavatkozás történt (B: 25/S: 26/P: 6), ami átlagosan 29/év beavatkozást jelent. A salgótarjáni és budapesti osztályainkon végzett beavatkozásoknál a betegek átlagéletkora 54 (38–80) év, az angliai csoportban 66 (25–88) év volt (2. táblázat).
A Pfy-Sal urológiai osztályán 2019 márciusában, illetve júliusában végeztük el az első GMSV-TL-PCNL-t. A feldolgozott időszakban 2020 júliusáig 32 ilyen típusú beavatkozást végeztünk sikeresen. A GMSV-TL-PCNL-technikát az angliai rendszeres részidős munkavégzésem során kezdtem alkalmazni 2017-ben, amikor a chelmsford-i megyei Broomfield Kórházban Dr. Swallow urológus konzultáns mentorálása alatt. A tanulmányunk periódusában 25 esetet dolgoztunk fel erről az osztályról. A kövek komplexitását a Guy’s stone score a kövesség komplexitásának beosztására kidolgozott pontozási rendszerrel állapítottuk meg (1. táblázat) (11). A mellékhatásokat CDC (Clavien-Dindo Classification) a szövődmények osztályozására kidolgozott kritériumok szerint értékeltük (2. táblázat) (10).
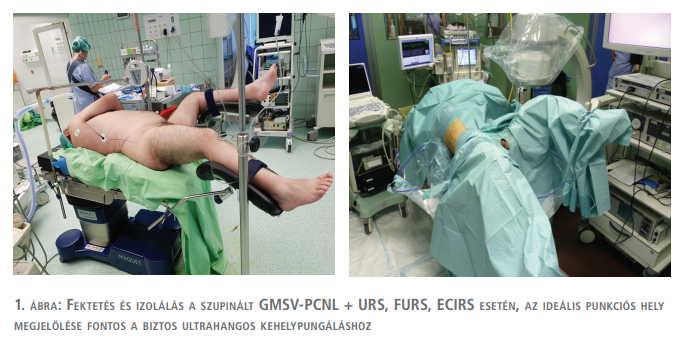
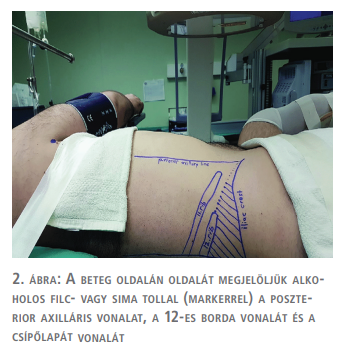
A műtét lebonyolítása
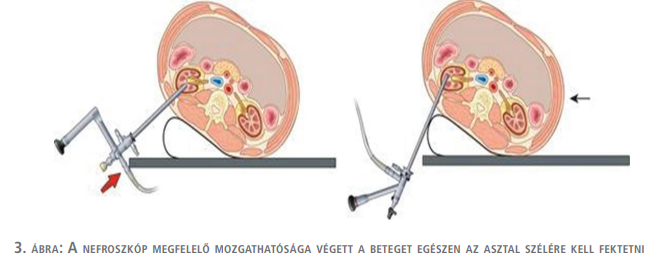
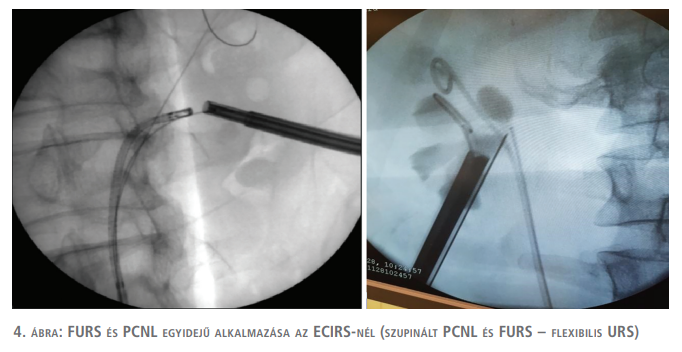
A beteget hanyatt fektetjük szupinált GMSV-pozícióba 2 db 1 vagy 0,5 literes folyadékzsákot helyezünk a váll és a csípő alá, ezzel 30 fokos emelést érünk el és a lábakat is a GMSV szerint pozícionáljuk. Az operált oldalon alkoholos filc- vagy sima tollal (markerrel), kijelöljük a poszterior axilláris vonalat, a 12-es borda vonalát és a csípőlapát vonalát (1., 2., 3. ábra). A punkciót az esetleges vastagbélsérülés elkerülése céljából mindig UH-vezérelve és képerősítő egyidejű használatával végezzük ideálisan ballonos UK felhelyezését követően. Nem ritkán, amikor a korábban felhelyezett DJ-stent mellett a túltöltött hólyagból a stenten keresztül visszaáramló kontrasztanyag elégséges képet biztosít a vesekelyhek punkciójához, az uréterkatéter alkalmazását mellőzhetjük. A szúrcsatorna tágítása és a nefroszkóp behelyezése a hason fekvő helyzetben végzett beavatkozások alkalmával használt eszközökkel és gyakorlat szerint történik (4. ábra).
Amennyiben a kőeltávolítást követően nincs súlyos pyelonsérülés, jelentős vérzés vagy nem észleltünk a műtét során purulens vizeletet valamelyik kehelyből, akkor dupla J uréterkatéter (DJ-stent) retrográd vagy antegrád behelyezése után a nefroszkópot, Amplatzot eltávolítjuk TRD visszahagyása nélkül, a területet 1-5 percig kézzel komprimáljuk, majd intrakután felszívódó varrattal vagy csak steril szorító ragasztóval a bőrsebet zárjuk (tubeless technika).
A stentet a hazabocsátás utáni 1. vagy 2. héten kerül eltávolításra.
Eredmények
A Bro. a Pfy/Sal. urológiai osztályán végzett beavatkozások és a Curry-tanulmány összehasonlító eredményeit a 2. táblázatban foglaltuk össze. A legegyszerűbb Guy’s G1-2 csoportba tartozó kövek a Pfy-Sal-csoportban fordultak elő legnagyobb arányban 78%-ban, a Curry-féle tanulmány (Cu-t) esetei között 66%, míg a legkevesebb 52%-ban a Broomfield-csoportban (Bro) volt az arányuk. A magas komplexitású G3-4 kövek ugyanakkor a Bro-ban fordultak elő legnagyobb arányban 48%-ban a Pfy-Sal-ban 22%-ban és a Cu-t esetei között volt a legalacsonyabb arányuk 19%. A legnagyobb átlagos kőméret mindezeknek megfelelően alakult, Cu-t: 17,19 mm, Pfy-Sal: 24,6 mm, Bro: 44 mm. A kőmentesség/clearance Cu-t: 80,5%, Pfy-Sal: 77%, Bro: 44%-nak bizonyult. A komplikációk aránya Clavien-Dindo szerint értékelve, a Pfy-Sal-ban volt a legalacsonyabb CDC: 1-2 (9%), a Cu-t-ben: 19,5%, és a legmagasabb Bro-ban 21%.
Pfy-Sal-ban és a Cu-t-ban 100%-ban, a Bro-ban is 100%-ban történt a GMSV-PCNL. Transzfúzióra a Pfy-Sal-ban végzett eseteknél eddig nem került sor. A Cu-t-ban a műtéti idő jelentősen rövidebb volt, mint a munkacsoportunk esetében 79,8/112 min, ami a jóval nagyobb gyakorlat javára írható. Összességében a három összehasonlított munkacsoport eredményei megfeleltek az elvégzett beavatkozások profiljának (2. táblázat).
Megbeszélés
A PCNL indikációi 2-3 cm-től nagyobb vesekövek, korall- és részleges korallkövek, krónikus vesebetegséggel társuló kövek (1, 2, 3, 4). Kontraindikációk: abszolút kontraindikáció a különböző véralvadási defektusok. Relatív kontraindikációk: terhesség, súlyos légúti betegségek, abnormális hasi konfiguráció, kontrolálatlan vagy kezeletlen húgyúti fertőzés. A szupinált PCNL speciális kontraindikációja a retrorenalis colon (1, 4). A PCNL és a szupinált sPCNL esetén is a javasolt képalkotókhoz tartoznak: IVU, CT kontrasztos vagy natív, statikus és dinakimus renogram (1, 4). PCNL (sPCNL) az első választás a 2-3 cm-től nagyobb veseköveknél, az alsó pólus köveknél, a cisztin köveknél 15 mm-től és az 1000-1500 HU-t meghaladó keménységű köveknél (1, 4). Az sPCNL műtéti technika gyakorlásában közel 2 éves tapasztalattal rendelkezünk.
Az sPCNL-nek, amellett hogy a hagyományos módon végzett beavatkozáshoz hasonló kőmentességi, komplikációs és transzfúziós rátával rendelkezik, előnyei közé tartozik a rövidebb műtéti idő, az aneszteziológiai előnyök, jobb hozzáférés a légutakhoz. A polimorbid betegek kezelése könnyebben történhet, esetleges CPR és defibrilláció könnyebb, laryngealis maszkos altatás is lehetséges, valamint egyidejűleg végezhető el URS-, FURS-, ECIRS-beavatkozás is. A kevesebb pozícióváltás miatt kisebb a beteg mozgatásából keletkező sérülés veszélye. Kisebb a kardiovaszkuláris szövődmény esélye a hasi nyomás, az IVC-kompresszió, respiratorikus redukció hiánya miatt. Kevesebb betegmozgatás, kevesebb személyzetigény, 1×-i izolálás elegendő, kisebb anyagigény és költségekkel társul (1). Az sPCNL-beavatkozás hátrányai: a vese előremozdul, hosszabb lesz a műtéti csatorna, nehezebb hozzáférés a veséhez, mint pronált pozícióban, nagyobb a vastagbélsérülés veszélye. Mivel az eljárás még kevésbé elfogadott és honosított, a képzés hiánya is tetten érhető (1).
Következtetés
GMSV-TL-PCNL a megfelelő elméleti és gyakorlati tapasztalattal rendelkező teammel végezve biztonságos, effektív (ECIRS-FURS egyidejűleg szükség esetén), praktikus (kevesebb betegforgatás), aneszteziológiai szempontból is preferált (légutak, CPR). A TL-PCNL a beteg szempontjából is kedvező az 1. posztoperatív napon történő emisszió miatt, amely alapján a beavatkozás az 1 napos sebészet szabályainak is megfelelhet.
References
1. Cesare Marco Scoffone, Andras Hoznek, Cecilia Maria Cracco. Supine percutaneous nephrolithotomy and ECIRS. France: Springer-Verlag; 2014.
2. Emil A. Tanagho, Jack W. McAninch. Smith`s General Urology: McGraw-Hill Companies; 2008. 16: p. 246–277.
3. John Reynard, Simon Brewster, Suzanne Biers. Oxford handbook of Urology. C&C Offset Printing Co.Ltd.; 2014. 9: p. 427–490
4. John Reynard, Stephen Mark. Urological Surgery. Oxford University Press; 2009. 6: p. 416–431.
5. Sutchin R. Patel, Michael E. Moran. The History of Technologic Advancements in Urology. Springer; p. 123–132.
6. John Denstedt, Saad Khoury. Stone Disease, 2nd International Consultation on Stone Disease. Edition 2008.
7. David Curry MB. Supine percutaneous nephrolithotomy in the Galdakao-Valdivia modified position: a high volume single center experience. J Endourol 2017 Oct; 31(10): 1001–1006.
doi: 10.1089/end.2017.0064. Epub 2017 Aug 23
8. Guido Giusti and Silvia Proietti. Polish Urological Association; Supine PCNL is the way to go. 2017; 70(1): 66–67. Published online 2017.03.14. doi:10.5173/ceju.2017.1311; PMID: 28466881
9. Denby Steele, M.B.B.S. and Fracs Villis Marshall, MD, Adelaide. Nephrolithotomy in the supine position: a neglected approach. Journal of Endourology Vol.21.No.12. Endoscopy and laparoscopy. Published online 10.01.2008; http://doi.org/10.1089/end.2006.0375
10. Pierre A. Clavien, et al. The Clavien Dindo Classification of surgical Complications: five- year experience. Ann Surg 2009 Aug. 2009 AUG; 250(2): 187–96. doi:10.1097/SLA.0b013e3181b13ca2
11. Kay Thomas, et al. The Guy’s stone score – grading the complexity of percutaneous nephron-lithotomy procedures. Urology 2011 AUG 2011 AUG; 78 (2): 277–81.
doi: 10.1016/j.urology.2010.12.026. Epub 2011 FEB 17