The introductory phase of the quality of life improvement program for patients undergoing cystectomy at the Jahn Ferenc Hospital in Budapest
DOI: 10.22591/magyurol.2025.1.kovacsd.11
Authors:
Kovács Dénes dr.1, Meszes-Tóth Attila dr.1, Kovács Ágnes Anna2, Temesváry Ágnes1, Házi-Arhip Isabelle1, Papik Dorka1, Köves Béla dr.1, Tenke Péter dr.1
1Budapesti Jahn Ferenc Dél-pesti Kórház és Rendelőintézet, Urológiai Osztály, Budapest (osztályvezető: Tenke Péter dr.)
2Dél-pesti Centrumkórház, Onkológiai Centrum, Budapest (centrumvezető: Bodoky György dr.)
Summary
The management of patients undergoing radical cystectomy remains a significant challenge in urological care, due to the underlying disease that necessitates the surgery, as well as the high perioperative and postoperative mortality, morbidity, and the psychological impacts that arise during treatment. An increasingly important question within our department is whether, in addition to the correct oncological surgical solution, a more complex care protocol can be developed that not only facilitates cancer recovery but also offers solutions to the issues encountered in the management of patients undergoing radical cystectomy. This led to the creation of the Cystectomy Quality of Life Program (CystoGuide), which we hope will bring important benefits to both patients and the healthcare system upon its implementation. This article summarizes the key aspects of the program and our initial experiences.
LAPSZÁM: MAGYAR UROLÓGIA | 2025 | 37. ÉVFOLYAM, 1. SZÁM
Összefoglalás
A radikális cystectomián áteső betegek vezetése továbbra is a nagy kihívást jelent az urológiai ellátásban, tekintettel a műtéti indikációt képző betegség, és a komplex műtéti ellátásból fakadó magas perioperatív, posztoperatív mortalitásra, morbiditásra, és az ellátás során megjelenő pszichés hatásokra. Osztályunkon egyre inkább felmerülő kérdéskör az, hogy a korrekt onkosebészeti megoldáson felül létre tudjon jönni egy komplexebb ellátási protokoll, amely a daganatos gyógyulás elősegítése mellett megoldási lehetőséget kínál azokra a problémákra, amik a radikális cystectomián áteső páciensek ellátása során szembesülünk. Így jött létre a Cystectomia Életminőség Program (CystoGuide), amellyel reményeink szerint mind a páciens, mind pedig az ellátórendszer fontos előnyökhöz juthat a program igénybevétele esetén. A cikk a programmal kapcsolatos tudnivalókat, és kezdeti tapasztalatainkat foglalja össze.
Bevezetés
Az izominvazív hólyagdaganatok kezelésében a húgyhólyag teljes eltávolítása, a radikális cystectomia a legjobb onkológiai eredményességet biztosító módszer (1). Ugyanakkor ez a beavatkozás jelentős fizikai és mentális terhet jelent a páciensek számára, amelyek negatívan befolyásolják a betegek műtét utáni felépülését és hosszú távú életminőségét (2, 3).
A Cystectomia Életminőség Program célja, hogy egy standardizált program keretében átfogó támogatást nyújtson a radikális cystectomiára kerülő betegek számára, a műtétre való felkészüléstől kezdve a kórházban töltött korai posztoperatív időszakon át a hosszú távú utánkövetésig.
Anyag és módszerek
A program multidiszciplináris megközelítést alkalmaz. Ennek során a páciensek fizikális és tápláltsági felkészítést, életmódoktatást, valamint a hozzátartozókra is kiterjedő pszichés vezetést és támogatást kapnak. A programban urológusok, gyógytornászok, pszichológusok, dietetikusok és sztómás nővérek vesznek részt koordinált módon, szorosan együttműködve. Az átfogó multidiszciplináris megközelítés lehetővé teszi, hogy a páciensek minden szükséges támogatást megkapjanak, biztosítva ezzel a legjobb lehetséges onkológiai és funkcionális eredményeket, valamint a megfelelő hosszú távú életminőséget.
A programba akkor nyerhet felvételt a páciens, ha radikális cystectomia műtétre készül, függetlenül attól, hogy ennek onkológiai (izominvazív hólyagdaganat, BCG-kezelés utáni korai kiújulás stb.), vagy egyéb indikációja (pl. zsugorhólyag) van. Ennek megfelelően mindhárom intézetünkben végzett műtéti modalitás (nyílt, laparoszkópos, vagy robot-asszisztált) esetében lehetősége van a felkészítésre, amennyiben vállalja azt, hogy a kijelölt szakembereknél a megadott időpontokban megjelenik a viziteken.
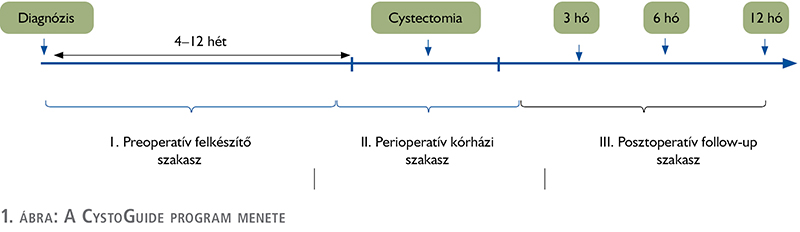
A program három fő szakaszból áll, mindegyik szakasz kritikus szerepet játszik a betegek eredményes gyógyulási folyamatában:
- I. Preoperatív felkészítő szakasz;
- II. Perioperatív kórházi szakasz;
- III. Posztoperatív utánkövetési szakasz.
A program menetét az 1. ábra mutatja. Az alábbiakban az egyes szakaszokhoz tartozó tudnivalókat, és intervenciós eljárásokat részleteznénk, szakma szerinti lebontásban. A program kialakításakor minden esetben tudományosan bizonyított evidenciák alapján terveztük meg az egyes szakmák protokollját.
Preoperatív szakasz
A cystectomia indikációjának felállításakor, beleegyezését követően a páciens felvételre kerül a programba, és kezdetét veszi a preoperatív felkészítő szakasz. A szakasz tervezetten 4-12 hét hosszúságú, ami függ a neoadjuváns kemoterápia indikációjának fennállásától, az esetleges onkológiai kezelés hosszától, illetve a műtét tervezett időpontjáról.
Az urológiai ellátás részeként az első vizit során részletes tájékoztatást kapnak a páciensek a műtéti modalitásról, a beavatkozás menetéről, a tervezett hólyagpótlásról, szükség esetén a sztómaviselés alapjairól, valamint a felkészítő program szakaszairól és menetéről. A vizitet megelőzően már írásos betegtájékoztatóval látjuk el a betegeket, a vizit során lehetőségük van esetleges kérdéseiket is feltenni. A sztómás nővér munkája a későbbiekben az urológiai vizit során elhangzott információkra épül majd. Az első találkozáshoz hozzátartozik még az életminőséggel, párkapcsolattal, és a pszichés distresszel kapcsolatos kérdőívek felvétele is. Az alkalmon a műtétre készülő páciens legközelebbi hozzátartozójával, vagy hozzátartozóival vesz részt, és lehetőséget kap arra, hogy igény szerint további egy urológiai viziten vegyen részt még a műtétet megelőzően. Fontos megjegyezni, hogy a programba bevonást lebonyolító urológus kollégák nem válnak ezzel a beteg kezelőorvosává, hanem a folyamat során végig szupportív szerepet töltenek be a standard betegút kiegészítéseként.
A preoperatív szakasz során végzett onkopszichológiai támogatás elsősorban a közelgő műtét, és a diagnózis okozta distressz csökkentését célozza meg (4). Erre a műtét előtti időszakban 4 alkalommal kerül sor, az első interjúra a páciens hozzátartozójával, a kitöltött kérdőívekkel együtt érkezik. A pszichés, szomatikus és párkapcsolati fókuszproblémák azonosítását követően a műtétig hátralévő limitált idő, és stresszhelyzet miatt ebben a szakaszban elsősorban pszichoedukációs tartalmakat, és progresszív relaxációs gyakorlatokat kapnak a páciensek a felkészüléshez, amelyet érzelemnaplóban kell vezetniük.
A partnerek bevonása a folyamatba szintén fontos célja az onkopszichológusi ellátásnak (5). A hozzátartozók számára egy strukturált pszichológiai szupportáció felépítése a cél, mindamellett, hogy a társak mentálhigiénés gondozása is megtörténjen, ehhez pedig támogatói csoportterápiás alkalmakat biztosít a program a partnerek számára.
A preoperatív dietetikai tanácsadás célja, hogy a páciens megfelelő tápláltsági állapotot érjen el a műtétig, mind a tápanyagok minőségi, mind mennyiségi szempontjából (6). Ez magába foglal egy személyre szabott étrendi programot, amelynek kulcsfontosságú eleme a fehérje- és szénhidrátbevitel optimalizálása, a diétás oktatás, valamint a műtét utáni időszakra való felkészítés. A preoperatív szakasz három dietetikai konzultációt foglal magába.
Az első vizit során a tápláltsági fok felmérése történik meg műszeres, és antropometriai vizsgálatokkal. Ezt követi a megfelelő energiaszükséglet kiszámítása, a roboráló étrend megbeszélése, és a tápszeres lehetőségek ismertetése. Szintén fontos elem lehet a hozzátartozó jelenléte, mert sok esetben a páciens partnere a főzést végző személy, így az ő oktatásuk is lényeges szempont a kijelölt étrend betartásához.
A második, és harmadik dietetikusi vizit során ismételt tápláltsági felmérés után a kijelölt étrend korrekciója történhet meg, majd a műtét előtti étkezési szempontok megbeszélése, és felkészülés a posztoperatív időszakra.
A gyógytornaprogram célja a betegek műtét előtti kardiorespiratorikus állapotának javítása, a kismedencei funkcionális rehabilitáció elősegítése és a műtét utáni mobilizáció, valamint aktív életvitel fenntartásának támogatása. A preoperatív időszakban a gyógytorna 8-12 héten át a páciensek egyéni állapotára szabottan zajlik, figyelembe véve a beteg kezdeti kardiorespiratórikus állapotát és terhelhetőségét. Hetente egyszer kerül sor egyéni foglalkozásra, amelyre több műtétre készülő páciens esetén, szükség esetén csoportosan zajlik. A foglalkozásokon elsajátított gyakorlatokat a betegek otthonukban gyakorolják a következő foglalkozásig. A felkészítő szakasz fő célja a kardiorespiratórikus állapot javítása, az anaerob küszöb növelése és a maximális oxigénfelhasználás emelése (7). Ezek megbízható prediktorai a posztoperatív szövődmények és halálozás kockázatának, valamint a kórházi tartózkodás hosszának (8).
Perioperatív szakasz
Az osztályos felvételt követően kezdetét veszi a perioperatív kórházi szakasz. A műtétet megelőző, illetve a műtét utáni korai posztoperatív időszak a páciens számára a már korábban kidolgozott osztályos protokoll szerint zajlik. Ennek kiegészítéseként vesznek részt a különböző diszciplínák képviselői ebben a szakaszban. A kórházi felvételkor ismételten sor kerül a vizsgálati végpontok alapját képező életminőségi kérdőívek felvételére, illetve a sztómás nővérrel is ekkor találkozik először a páciens, az esetleges urosztóma helyének kijelölése céljából. Az ezt követő sztómaedukációs oktatások során a páciens, vagy szükség esetén az őt gondozó hozzátartozó képessé válik arra, hogy az urosztóma cseréjét az emisszió időpontjáig önállóan is elsajátítsa. Az urológus legfőbb szerepe ebben a szakaszban a korai szövődmények regisztációja az osztályos ellátáson felül. A gyógytorna a műtétet követően a lehető leghamarabb elkezdődik, korai mobilizációt biztosítva.
Ami újdonságot jelent a korábbi ellátási protokollhoz képest, az az, hogy a dietetikai ellátás keretében a műtét előtti napon szénhidráttöltésben részesülnek a később szükséges carentia könnyebbé tételéhez. Szintén fontos újdonság, hogy a preoperatív időszakban előkészített relaxációs gyakorlatok az osztályon a korai posztoperatív időszakban pszichológus jelenlétében folytatódhatnak, ahol reflexiós lehetőség nyílik az esetleges korai szövődményekre, szükség esetén krízisintervencióra. Ehhez az ellátásban a korábban kitöltött tesztek eredményeit, és érzelemnaplóját is fel tudjuk használni.
Posztoperatív szakasz
A posztoperatív szakasz célja, hogy segítséget nyújtson a betegeknek abban, hogy megbirkózzanak a műtét következtében megváltozott életminőségükkel, az ismételt munkába állással, és az életvezetés folytatásának kihívásaival. Ez magában foglalja a veszteségek feldolgozását, a párkapcsolati problémák kezelését, valamint a daganatos kiújulás vagy a késői szövődmények okozta lelki nyomás csökkentését.
Az urológus szerepe a program végső szakaszában a késői szövődmények, esetleges hospitalizációs epizódok regisztrálásában fontos. A páciensek felmerülő, esetleges intervenciót igénylő urológiai beavatkozásait kezelőorvosaik végzik. Ezzel párhuzamosan a sztómás nővér is 3 havonta viziteli a pácienseket, kérés esetén telefonos vizitre is van lehetőség, ekkor nyílik alkalom a sztómaviselés okozta kihívások orvosolására, és kiegészítő lehetőségek megbeszélésére (pl. uszodahasználat lehetőségei urosztómával, egyénre szabott, életvezetéshez igazodó urosztómák alkalmazása).
A gyógytornaprogramban a kórházi elbocsátást követően ismét felmérjük a páciens fizikai állapotát. Ebben az időszakban különösen fontos, hogy a betegeket visszavezessük a nagyműtét utáni és sztómaviselés melletti aktív életvitelbe, amely az alapja lehet a hosszútávon fenntartható és lehető leggyorsabb rehabilitációnak. A fizioterápiás program ezen szakasza edukációs anyagok átadását és rehabilitációs gyógytorna foglalkozásokat foglal magában. A terápiás kezelések között a páciens általános állapotától és igényeitől függően visceralis manuálterápia, a manuálterápiás hegkezelés, valamint a kismedencei izomtorna is szerepel, amely utóbbi különösen fontos lehet az ortotóp hólyagpótlásban részesülő betegek számára (9), és a szexuális funkciók mielőbbi, kielégítő rehabilitációjához (10).
A dietetikai tanácsadás célja a tápláltsági állapot felmérése, a változások értékelése, valamint az étrend és tápszeres lehetőségek szükség szerinti módosítása. Ez segít biztosítani, hogy a páciens a lehető legjobb táplálkozási felkészítést kapja a gyógyulási folyamat során. Ennek részeként dietetikai vizit történik a műtét után 3 alkalommal, havonta. Itt a tápláltsági állapot felmérésén és a megváltozott energiaszükséglet kiszámításán felül lehetőség nyílik a bélkímélő étrend, és szükség szerinti tápszeres szupportáció kialakítására.
A pszichológiai ellátás rendkívül fontos a posztoperatív időszakban is. A daganatos megbetegedések, az életminőséget, és a testképet ilyen nagymértékben befolyásoló beavatkozások esetén sok páciens esetében tapasztalható az elhárító énvédő mechanizmusok használata, amelyek sok esetben a kórházi emissziót követően az egyértelműen megváltozott állapotok miatt már nem tudnak megfelelően protektív funkciót betölteni. Az ellátás magában foglalja a veszteségek feldolgozását, a párkapcsolati problémák kezelését, valamint a daganatos kiújulás vagy a késői szövődmények okozta pszichés distressz csökkentését. Erre egy 10 alkalmas posztoperatív pszichoterápiás üléssor áll a páciens rendelkezésére, ahol a hozzátartozók is támogatást kaphatnak a megküzdéshez. A terápiás folyamat nagyban tud építkezni a korábbi, a preoperatív, és perioperatív időszak során végzett munkára, érzelemnaplóra, valamint a kitöltött párkapcsolati tesztek eredményeire.
Eredmények
Jelenleg a program bevezető szakasza, adatgyűjtés zajlik, amelyek alapján lehetőségünk nyílik a későbbi vizsgálatok előkészítésére, és az eljárási protokoll finomítására. Az első 11 páciens bevonása történt meg a programba, ebből 5 páciens már átesett a műtéten. Az eltelt időszak tapasztalata az, hogy rendkívül nagy érdeklődés, és igény van a radikális cystectomia esetében a kiegészítő perioperatív ellátások igénybevételére. A program ugyanakkor rendkívül nagy szervezési munkát, és sok emberi erőforrást igényel. Az egyes viziteken való megjelenést nagyban tudja akadályozni az, ha a páciens hátrányos szociális közegből érkezik, vagy nincs mellette szupportív hozzátartozó a folyamat során. Ezen komponensek orvoslása továbbra is megoldatlan tényező, és a későbbi munka során fontos fókusza lesz a programnak. Az eredmények értékeléséhez urológiai szempontból az észlelt peri-, és posztoperatív szövődmények regisztrálása, dietetikai szempontból a tápláltsági állapot felmérése, fizioterápiás szempontból a kardiorespiratórikus állapot változásának monitorozása, az onkopszichológiai ellátásban pedig az életminőségre vonatkozó standardizált kérdőívek értékelése képez vizsgálati végpontot.
Következtetések
A radikális cystectomia továbbra is az urológiai műtéti paletta testileg és lelkileg is legmegterhelőbb műtéte pácienseink számára, az ellátó urológiai osztályok számára pedig a magas arányú perioperatív és posztoperatív szövődmények miatt jelent kihívást. Reményeink szerint a részletezett életminőségi programunk mind a pácienseknek, hozzátartozóiknak, mind pedig a kezelő osztályoknak fontos támogatást tud adni ezen terhek csökkentésében. Eredményeinket elemezve egy folyamatosan fejlődő szolgáltatást tervezünk nyújtani pácienseink számára, hogy az onkológiai eredményességen túlmutatva a lehető legjobb életminőséggel térhessenek vissza mindennapi tevékenységeikhez és életvitelükhöz. A program ellátási protokolljainak standardizálását követően a páciensek, és ellátórendszereknek biztosított előnyöket prospektív, randomizált vizsgálattal kívánjuk alátámasztani. Fontos megjegyezni azt, hogy mind az öt szakma hozzájárulása, és minden egyes szakasz egymásra épül, ezáltal egyik elem sem elhagyható az ellátási láncból.
Irodalom
1. Gore JL, Litwin MS, Lai J, Yano EM, et al. Use of Radical Cystectomy for Patients With Invasive Bladder Cancer. JNCI Journal of the National Cancer Institute 2010; 102(11): 802–811.
https://doi.org/10.1093/jnci/djq121
2. Clements MB, Atkinson TM, Dalbagni GM, et al. Health-related Quality of Life for Patients Undergoing Radical Cystectomy: Results of a Large Prospective Cohort. Eur Urol 2022 Mar; 81(3): 294–304.
https://doi.org/10.1016/j.eururo.2021.09.018
3. Palapattu GS, Haisfield-Wolfe ME, Walker JM, et al. Assessment of perioperative psychological distress in patients undergoing radical cystectomy for bladder cancer. J Urol 2004 Nov; 1725(Pt 1.): 1814–7.
https://doi.org/10.1097/01.ju.0000141245.08456.1a
4. Devine EC, Westlake SK. The effects of psychoeducational care provided to adults with cancer: meta-analysis of 116 studies. Oncol Nurs Forum 1995 Oct; 22(9: 1369–81.
5. Badr H, Krebs P. A systematic review and meta-analysis of psychosocial interventions for couples coping with cancer. Psychooncology 2013 Aug; 22(8): 1688–704. https://doi.org/10.1002/pon.3200
6. Hébuterne X, Lemarié E, Michallet M, et al. Prevalence of malnutrition and current use of nutrition support in patients with cancer. JPEN J Parenter Enteral Nutr 2014 Feb; 38(2): 196–204.
https://doi.org/10.1177/0148607113502674
7. Quirk H, Rosario DJ, Bourke L. Supportive interventions to improve physiological and psychological health outcomes among patients undergoing cystectomy: a systematic review. BMC Urol 2018 Aug 24; 18(1): 71. https://doi.org/10.1186/s12894-018-0382-z
8. Jensen BT, Laustsen S, Jensen JB, et al. Exercise-based pre-habilitation is feasible and effective in radical cystectomy pathways-secondary results from a randomized controlled trial. Support Care Cancer 2016 Aug; 24(8): 3325–31. https://doi.org/10.1007/s00520-016-3140-3
9. Thakare N, Lamb BW, Biers S. Orthotopic bladder substitution: Surgical aspects and optimization of outcomes. BJUI Compass 2021 Sep 2; 2(6): 359–369. https://doi.org/10.1002/bco2.84
10. Arthur SS, Dorfman CS, Massa LA, et al. Managing female sexual dysfunction. Urol Oncol 2022 Aug; 40(8): 359–365.
https://doi.org/10.1016/j.urolonc.2021.06.006