„Zero ischaemia” laparoscopic partial nephrectomy
DOI: 10.22591/magyurol.2018.2.pusztaics.60
Authors:
Pusztai Csaba dr., Sarlós Donát Péter dr.,Horváth Anna Csenge dr., Szántó Árpád dr.
Pécsi Tudományegyetem, Klinikai Központ, Urológiai Klinika, Pécs (igazgató: Szántó Árpád dr.)
Summary
Objectives: Partial nephrectomy has become the gold standard of surgical care for T1N0M0 stage renal tumours. Functional outcome of surgery depends on many factors, of which ischaemia time is the only fully modifiable factor. In this sense, zero ischemia represents the reachable technical optimum.
Materials and methods: Patient, tumour, operative and follow-up data related to laparoscopic partial nephrectomies were recorded prospectively in an institute database. The study group was formed by patients without hilar compression. For each case of the study group, a computer algorithm was used to select a control case from non-zero ischaemia surgeries that fitted as good as possible in the significant attributes (control group).
Results: There was no significant difference between the study and control groups in terms of transfusion rate, length of hospital stay, positive surgical margins, and frequency of complications. In the zero ischaemia group, the operative time was significantly shorter. Mean postoperative renal function loss was not significantly lower than in the control group, but there was a fewer number of patients with significant renal function deterioration (>30%).
Conclusion: Our study proved that zero ischemia is a feasible and safe method for laparoscopic partial nephrectomies. The operative time is shorter and a slightly more intraoperative blood loss is compensated by the low incidence of postoperative haemorrhage. Using this technique, the proportion of patients with surgically induced severe renal impairment can be reduced.
LAPSZÁM: MAGYAR UROLÓGIA | 2018 | 30. ÉVFOLYAM, 2. SZÁM
Összefoglalás
Célkitűzés: A T1N0M0 stádiumú vesedaganatok standard sebészi ellátását a daganat szervmegtartó kimetszése jelenti. A vesefunkció megőrzése számos tényező függvénye, amelyek közül az iszkémia idő az egyetlen teljes mértékben sebészileg befolyásolható faktor. Ebben az értelemben a zéró iszkémia jelenti az elérhető legoptimálisabb abszolút határt.
Beteganyag és módszer: A laparoszkópos parciális nephrectomián átesett betegek klinikai, műtéti és utánkövetési adatait prospektíven rögzítettük egy intézeti adatbázisban. A vizsgálati csoportot a hilus leszorítás nélkül operált betegek képezték. A vizsgálati csoport minden egyes eleméhez egy számítógépes algoritmussal a kritikus paraméterekben lehető legjobban egyező kontrollesetet választottunk a nem zéró iszkémiában műtöttek közül (kontrollcsoport).
Eredmények: Nem volt szignifikáns különbség a két csoport között a transzfúziós ráta, a kórházi ápolás hossza, a pozitív sebészi szél és a szövődmények gyakorisága tekintetében. A zéró iszkémia csoportban szignifikánsan rövidebb volt a műtéti idő. A posztoperatív vesefunkció nem volt szignifikánsan jobb, mint a 20 perc átlagos meleg iszkémiájú kontrollcsoportban, de kisebb volt a jelentős vesefunkció-veszteséget (>30%) elszenvedő betegek száma.
Következtetések: Vizsgálatunk szerint a zéró iszkémia alkalmazása biztonságosan kivitelezhető módszer a laparoszkópos parciális nephrectomiák során. Rövidebb a műtéti idő és a kicsit nagyobb intraoperatív vérveszteséget ellensúlyozza az utóvérzések szinte teljes kiküszöbölése. A technika alkalmazásával csökkenthető a súlyos vesefunkció veszteséget elszenvedő betegek aránya.
Bevezetés
A vesedaganat a legtöbb fejlett országban a tíz leggyakoribb daganattípus között szerepel és incidenciája emelkedik (12). A klinikai képalkotó eljárások dinamikus fejlődésének és egyre szélesebb körű alkalmazásának köszönhetően növekszik a véletlenszerűen felismert vesedaganatok száma. Bár a kisméretű, szolid vesetérfoglalások (small renal mass – SRM) többsége kórszövettanilag malignus, a kórlefolyásban azonban gyakran indolens viselkedés, lassú progresszió jellemző. Az SRM-ek kezelésének standard módszere a daganatos veserész eltávolítása, radikális nephrectomia csak akkor jöhet szóba, ha szervmegtartó daganatkimetszés nem kivitelezhető (12). Beavatkozás előtti mintavétel az érvényes irányelvek szerint csak abban az esetben szükséges, ha szoros követés, vagy termoabláció tervezett.
A szervmegtartó daganatkimetszés szokásos technikáját a hilus izolálása, az arteria renalis vagy az összes hilusi ér átmeneti leszorítása jelenti a daganat kimetszése és a rekonstrukció idejére. Az eljárás hátránya, hogy az ép parenchyma iszkémia-reperfúziós károsodást szenved el (9).
Bár a jelenleg rendelkezésre álló bizonyítékok nem meggyőzőek a zéró iszkémia előnyét illetően a rövid (max. 25 perc) iszkémiával szemben a vesefunkció megőrzése vonatkozásában, egyes elismert szakértők véleménye szerint „minden perc számít” (20). Másrészről megfontolandó az a tény, hogy egy konkrét esetben a hilusidő előre nehezen megjósolható, azaz ha a vérellátást megszűntetik, nem lehet tudni előre, hogy milyen hosszú lesz az iszkémia. Az iszkémia-reperfúziós károsodás megelőzésének legbiztosabb módja a globális veseiszkémia kerülése (6).
Betegek és módszer
Az intézményi kutatásetikai bizottság engedélyével a PTE Urológiai Klinikán vesetumor miatt operált betegek demográfiai, komorbiditási és tumort jellemző adatait, a fontos műtéti és utánkövetési információkat prospektíven rögzítettük egy erre a célra kialakított adatbázisban. A tanulmányhoz ebből az adatállományból választottuk ki azokat az eseteket, ahol a laparoszkópos tumorkimetszés és rekonstrukció a vese vérellátásának megszűntetése nélküli történt („zéró iszkémia csoport”: vizsgálati csoport: ZI). A vizsgálati csoport elemeihez a hiluslefogással végzett laparoszkópos parciális nephrectomiák közül egy számítógépes párosító algoritmus segítségével rendeltük hozzá kontrolleseteket úgy, hogy azok demográfiai, komorbiditási és tumoradatai minél inkább hasonlóak legyenek a vizsgálati csoporthoz (matched pair analysis). Fontos kiemelni, hogy a párosítási művelet, a kontrollcsoport kialakítása emberi beavatkozás nélkül történt és nem vette figyelembe a végpontban érintett változókat.
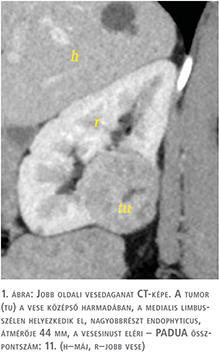
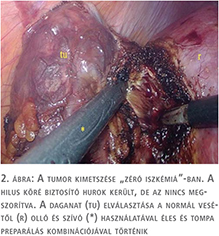
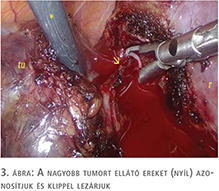
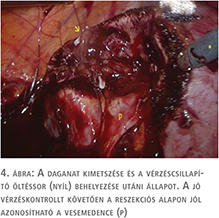
Az alkalmazott műtéti technikát korábbi közleményünkben ismertettük (18). A hilus-leszorítással végzett műtétek 75%-át, a zéró iszkémia műtétek 90%-át ugyanaz a sebész végezte (P.Cs.). A tumorkimetszés idejére a hasűri nyomást 18 Hgmm-re emeltük fel. Jól működő, finoman szabályozható szívó elengedhetetlen technikai feltétel a reszekciós felszín vértől való megtisztításához és folyamatos ellenőrzéséhez a tumor kimetszése során. Eltekintve néhány kisméretű, perifériás (PADUA score 6-7) tumortól a hilust izoláltuk és köréje laza Rummel-tourniquet helyeztünk („on demand” hilar clamping). Igyekeztünk tompa preparálással réteget keresni a daganat és az ép parenchyma közt, és törekedtünk a tumort ellátó nagyobb artériák prospektív azonosítására és leklippelésére. Főként a mediális limbuson elhelyezkedő, hilaris tumorok esetében gyakran volt azonosítható a tumort tápláló artéria ág, amelyet klippel zártunk le (1–4. ábra).
A vesefunkciót jellemző glomeruláris filtrációs rátát (eGFR) a szérum kreatinin értékből, az életkor és nem figyelembevételével a CKD-EPI formulával állapítottuk meg. Kiszámítottuk a műtét előtti (pre-eGFR) és a legutolsó (műtétet követő legalább egy héttel levett) vérmintából meghatározott posztoperatív eGFR-t (post-eGFR). A műtét hatását a vesefunkcióra többféle módon értékeltük:
- a csoportátlagok abszolút változásának elemzésével,
- az egyes betegek relatív (százalékos) eGFR-változás átlagainak csoportok közötti összehasonlításával, továbbá
- relatív vesefunkció-csökkenés kategóriák kialakításával.
A vizsgálat elsődleges végpontjaként az átlagos eGFR-változást és a 30 százaléknál nagyobb mértékű vesefunkció-csökkenést (delta-eGFR30) elszenvedő betegek arányát határoztuk meg. Másodlagos végpontok voltak a vérveszteség, a transzfúziós ráta, a súlyos (a Clavien–Dindo-rendszer szerinti legalább 3-as fokozatú) szövődmények előfordulása, a vese elvesztése, a pozitív sebészi szél, a műtéti idő és a kórházi ápolás hossza.
Az adatelemzéshez és a statisztikai számításokhoz a Microsoft Office 2016 és az SPSS szoftvercsomag 20-as verzióját használtuk. A folytonos változókat kétmintás t-próbával, a kategória típusú változókat khi-négyzet próbával hasonlítottuk össze.
Eredmények
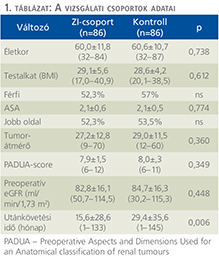
A vizsgálati („Zéró iszkémia”, ZI) és a kontroll („Kontroll”, NZI) csoport demográfia és tumor adatait az 1. táblázat tartalmazza. Nem különbözött a két csoport az életkor, a nemi megoszlás, a testalkat (testtömegindex), a műtét előtti vesefunkció (eGFR), a komorbiditás (ASA, Charlson-index) és a daganatot jellemző fontosabb paraméterek – átmérő, PADUA-pontszám – tekintetében. A kontrollcsoportban szignifikánsan hosszabb volt az utánkövetési idő (15,6 vs. 29,4 hónap), ami azzal magyarázható, hogy a „zéró iszkémia” technikát később kezdtük el nagyobb számban alkalmazni.
A vizsgálat eredményeit a 2. táblázat foglalja össze. A kontrollcsoportban az átlagos meleg iszkémia idő 20 perc volt. A műtéti idő jelentősen rövidebb volt a ZI-csoport esetében (124 vs. 174 perc, p<0,01). Nem különbözött szignifikánsan a hemoglobinszint változása és a transzfúziós ráta (7,0% vs. 4,7%). Egyetlen vesét sem kellett eltávolítani a ZI-csoportban, míg a kontrollcsoportban két esetben végül nephrectomiára kényszerültünk (egy esetben utóvérzés, egy esetben szeptikus szövődmény miatt).
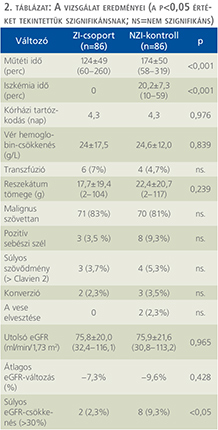
A kórszövettani vizsgálat során tumorosan „érintett”-nek ítélt sebészi szél előfordulási gyakorisága alacsonyabb volt a ZI-csoportban (3,5, illetve 9,3 százalék). A hisztológia a két csoportban közel azonos arányban igazolt malignitást (83 vs. 81%).
A posztoperatív relatív vesefunkció-változás (delta-eGFR%) rendre –7,3% és –9,6% volt a ZI- és a kontrollcsoportban, de a különbség statisztikailag nem szignifikáns. Szignifikánsan gyakrabban fordult elő súlyos (30%-nál nagyobb) vesefunkció-csökkenés a kontrollcsoportban.
Megbeszélés
A T1N0M0 stádiumú vesedaganatok standard sebészi ellátása a szervmegtartó daganatkimetszés, ami ebben a stádiumban onkológiai szempontból a radikális veseeltávolítással megegyező lokális daganatkontrollt jelent, de a megőrzött nephronok lényegesen jobb műtét utáni vesefunkciót eredményeznek (12).
A vesedaganat-kimetszés és a tumorágy-ellátás szokásos műtéti technikájának része a vese vérellátásának átmeneti megszűntetése. Ez az eljárás azonban az egyébként egészséges vese parenchyma iszkémia-reperfúziós károsodásával jár, ami tovább növeli a műtét során elszenvedett nephron veszteséget (5). Továbbá – függetlenül az érlezárás módszerétől – a hilus leszorítása intima károsodást okozhat, ami az operált vese irreverzibilis pusztulásához vezethet.
A teljes regenerációval járó, még „biztonságosnak” ítélt iszkémia idő hossza vitatott, a legtöbben egyetértenek abban, hogy a 20 percnél rövidebb meleg iszkémia (warm ischaemia time – WIT) minimális funkciócsökkenést okoz. Mindazonáltal az iszkémia idő az egyetlen kizárólag sebészileg befolyásolható faktor (6), ami a vesefunkcióra kihatással van és egyes vizsgálatok szerint „minden perc számít” (19). Az eGFR-csökkenés tekintetében vizsgálatunk nem bizonyította a zéró iszkémia egyértelmű előnyét a kontrollcsoporttal szemben. Megjegyzendő azonban, hogy a funkcióveszteség mindkét csoportban alacsony volt, belül a szakirodalomban megadott 10%-os átlagon, ami tulajdonítható annak, hogy a kontrollcsoportban is rövid (20 perc) volt az iszkémia hossza. Összehasonlításul: a T1 vesetumor miatt nephrectomián átesett betegek átlagos eGFR-csökkenése 40%.
Egy metaanalízis szerint a hilus lefogás nélkül végzett parciális nephrectomia mintegy másfélszeresére növeli a transzfúzió valószínűségét, de kevesebb a műtét utáni komplikációk száma, rövidebb a műtéti idő és ritkább a pozitív sebészi szél előfordulása (11). Ezeket a megállapításokat vizsgálati eredményeink is megerősítették. A műtéti idő csökkenésének egyik oka, hogy kisméretű, exophyt, poláris daganatok esetén nem szükséges a vesehilus izolálása. Zéró iszkémia esetén a daganatos veserész kimetszése és a parenchyma rekonstrukciója folyamatos vérszivárgás mellett történik, ami nyilvánvalóan nagyobb vérveszteséggel jár, mintha átmenetileg megszűntetik a keringést. Ezt az extra vérveszteséget részben ellensúlyozza, hogy a vérzéscsillapítás célirányosabban, a vérző erek ellátásával történik, ez magyarázza a műtét utáni vérzéses szövődmények gyakoriságának csökkenését. A ritkább pozitív sebészi szél előfordulása egyik magyarázata lehet a tumortok szorosabb követése (enucleatio) zéró iszkémia esetén (13).
Saját eredményeink közül talán az a tény a legfigyelemreméltóbb, hogy a zéró iszkémiában operált esetek között mindössze két esetben fordult elő 30%-ot meghaladó eGFR-csökkenés szemben a kontrollcsoport nyolc esetével. A hilusleszorítással operált betegek közel egytizede 30%-ot meghaladó eGFR-csökkenést szenvedett el, azaz funkcionális tekintetben keveset profitált a szervmegtartó műtétből.
Következtetések, korlátok
Az operatőr készségszintjéhez illeszkedő betegszelekcióval a zéró iszkémia laparoszkópos vesetumor-reszekció sikeresen, biztonságosan kivitelezhető és előnyös a beteg számára. A módszer alkalmazásával kiküszöbölhető a „biztonságos iszkémia hossz” dilemma és a sebész biztos lehet abban, hogy mindent megtett az iszkémia-reperfúziós károsodás megelőzéséért. A műtéti idő rövidebb és valamivel nagyobb intraoperatív vérveszteség mellett közel zéró szintre csökkenthető a jelentős posztoperatív vérzés előfordulása. A 20 percnél rövidebb átlagos iszkémiában operált betegek csoportátlagához képest a vesefunkció-megőrzés rövidtávon statisztikailag ugyan nem szignifikáns, de a zéró iszkémia egyértelműen előnyös abban a vonatkozásban, hogy lényegesen ritkábban fordul elő jelentős (>30%) vesefunkció-veszteség.
Tanulmányunkban törekedtünk a vizsgálati és a kontrollcsoport lehető legmegfelelőbb kialakítására, mindazonáltal bizonyos fokú elfogultság nem zárható ki, amit az eredmények értékelésekor figyelembe kell venni. Az adatgyűjtés prospektív volt ugyan, de a vizsgálati csoportok kialakítása retrospektív módon történt. Bár a kontrollcsoport műtéteit is tapaszalt, a tanulófázison túli gyakorlattal rendelkező operatőr végezte, a „zéró iszkémia” műtétek során a sebész (és az egész team) még nagyobb jártassággal rendelkezett, aminek kihatása a végkimenetelre nem kizárható.
References
1. Abreu ALC, Gill IS, Desai MM. Zero-ischaemia robotic partial nephrectomy (RPN) for hilar tumours. BJU International 2011; 108: 948–954. doi: https://doi.org/10.1111/j.1464-410X.2011.10552.x
2. Azhar RA, Metcalfe C, Gill IS. Anatomic partial nephrectomy: technique evolution. Curr Opin Urol 2015; 25(2): 96–99. doi: https://doi.org/10.1097/MOU.0000000000000140.
3. Borofsky MS, Gill IS, Hemal AK, et al. Near-infrared fluorescence imaging to facilitate super-selective arterial clamping during zero-ischaemia robotic partial nephrectomy. BJU International 2011; 111: 604–610. doi: https://doi.org/10.1111/j.1464-410X.2012.11490.x
4. Browne C, Loergan PE, Bolton EM, et al. A single centre experience of zero-ischaemia laparoscopic partial nephrectomy in Ireland. Ir J Med Sci doi: https://doi.org/10.1007/s11845-017-1562-7
5. Chatauret N, Badet L, Barrou B, et al. Ischaemia-reperfusion:From cell biology to acute kidney injury. Prog Urol 2014; 24: S4–S12. doi: https://doi.org/10.1016/S1166-7087(14)70057-0
6. Gill IS, Eisenberg MS, Aron M, et al. ‘‘Zero Ischemia’’ Partial Nephrectomy: Novel Laparoscopic and Robotic Technique. Eur Urol 2011; 59: 128–134.
7. Hou W, JiZ. Achieving zero ischemia in minimally invasive partial nephrectomy surgery. International Journal of Surgery 2015; 18: 48e54; doi: https://doi.org/10.1016/j.ijsu.2015.04.046
8. Kim SP, Thompson RH. Kidney function after partial nephrectomy: current thinking. Curr Opin Urol 2013; 23: 105–111. doi: https://doi.org/10.1007/s11845-017-1562-7
9. Klatte T, Ficarra V, Gratzke C, et al. A Literature Review of Renal Surgical Anatomy and Surgical Strategies for Partial Nephrectomy. Eur Urol 2015; 68: 980–992. doi: https://doi.org/10.1016/j.eururo.2015.04.010
10. Kreshover JE, Kavoussi LR, Richstone L. Hilar clamping versus off-clamp laparoscopic partial nephrectomy for T1b tumors. Curr Opin Urol 2013; 23: 399–402. doi: https://doi.org/10.1097/MOU.0b013e3283632115
11. Liu W, Li Y, Chen M, et al. Off-clamp versus complete hilar control partial nephrectomy for renal cell carcinoma: a systematic review and meta-analysis. J Endourol 2014; 28(5): 567–576. doi: https://doi.org/10.1089/end.2013.0562
12. Ljungberg B, Bensalah K, Canfield S, et al. EAU guidelines on renal cell carcinoma: 2018 update.
13. Mearini L, Nunzi E, Vianello A, et al. Margin and complication rates in clampless partial nephrectomy: a comparison of open, laparoscopic and robotic surgeries. J Robotic Surg 2016; 10:135–144. doi: https://doi.org/10.1007/s11701-016-0584-x
14. Ng CK, Gill IS, Patil MB, et al. Anatomic Renal Artery Branch Microdissection to Facilitate Zero-Ischemia Partial Nephrectomy. Eur Urol 2012; 61: 67–74; doi: https://doi.org/10.1016/j.eururo.2011.08.040
15. Patil MB, Gill IS. Zero-ischaemia robotic and laparoscopic partial nephrectomy (PN). BJU Int 2011; 108: 780–792. doi: https://doi.org/10.1111/j.1464-410X.2011.10564.x
16. Pena JA, Oliveira M, Ochoa DC, et al. The Road to Real Zero Ischemia for Partial Nephrectomy. J Endourol 2013; 27(7): 936–942. doi: https://doi.org/10.1089/end.2012.0676
17. Porpiglia F, Bertolo R, Amparore D, et al. Mini–Retroperitoneoscopic Clampless Partial Nephrectomy for ‘‘Low-complexity’’ Renal Tumours (PADUA Score =8). Eur Urol 2014; 66: 778–783.; doi: https://doi.org/10.1016/j.eururo.2014.06.001
18. Pusztai Cs, Bagheri F, Bányai D, et al. Laparoszkópos parciális nephrectomia – A pécsi módszer. Magyar Urológia 2013; 25 (1): 12–19.
19. Simone G, Ferriero M, Papalia R, et al. Zero-ischaemia minimally invasive partial nephrectomy. Curr Urol Rep 2013; 14:465-470; doi: https://doi.org/10.1007/s11934-013-0359-0
20. Simone G, Gill IS, Mottrie A, et al. Indications, Techniques, Outcomes, and Limitations for Minimally Ischemic and Off-clamp Partial Nephrectomy: A Systematic Review of the Literature. Eur Urol 2015; 68: 632–640. doi: https://doi.org/10.1016/j.eururo.2015.04.020
21. Thompson RH, Lane BR, Lohse CM, et al. Every minute counts when the renal hilum is clamped during partial nephrectomy. Eur Urol 2010; 58: 340–345. doi: https://doi.org/10.1016/j.eururo.2010.05.04.
Leave a Reply
You must be logged in to post a comment.