Laparoscopic renal dissection and left side nephroureterectomy for ureteral tumour in a horseshoe kidney – Case report
DOI: 10.22591/magyurol.2019.3.csicsenkovp.103
Authors:
Csicsenkov Péter dr., Domján Zsolt dr.
Szent János Kórház és Észak-budai Egyesített Kórházak, Urológiai osztály, Budapest (osztályvezető: Domján Zsolt dr.))
Summary
Introduction: Horseshoe kidney is the most common renal fusion anomaly. The incidence of horseshoe kidney is approximately 1 in 500 in the normal population with a male preponderance of 2:1. Upper urinary tract urothelial carcinoma is relatively uncommon, accounting for less than 5% of all urothelial carcinomas. It is associated with high mortality and morbidity.
Case report: The authors would like to present a single case of a laparoscopic dissection and left side nephroureterectomy in a patient who was investigated for painless haematuria and later on diagnosed for left side ureteral cancer.
The case was considered worth of presentation because a full thickness renal parenchyma was successfully dissected with minimal invasive way, but the authors had to work out a special safe technique.
Conclusion: There are only a few publications about laparoscopic horseshoe kidney dissections due to cancer, and this article can be considered as the first case reported in Hungary.
LAPSZÁM: MAGYAR UROLÓGIA | 2019 | 31. ÉVFOLYAM, 3. SZÁM
Összefoglalás
Bevezetés: A patkóvese a vese leggyakoribb fúziós fejlődési rendellenessége. Incidenciája körülbelül 1:500 normálpopulációban, férfiaknál mintegy kétszer gyakrabban fordul elő, mint nőknél. A felső húgyutakat érintő urotheliális karcinóma viszonylag ritkán fordul elő, kevesebb, mint 5%-ot teszi ki az összes urotheliális karcinómák közül. Magas mortalitással és morbiditással jár.
Esetismertetés: A szerzők egy olyan esetet ismertetnek, ahol laparoszkópos patkóvese-szétválasztást és bal oldali ureteronephrectomiát végeztek uréterdaganat miatt. Az esetet azért tartották bemutatásra érdemesnek, mert teljes vastagságú parenchymahíddal rendelkező patkóvesét sikerült minimálisan invazív módon szétválasztani, és ehhez egy biztonságos megoldást kellett kidolgozniuk.
Megbeszélés: Az irodalomban tumor miatt végzett laparoszkópos patkóvese-szétválasztás néhány eset kivételével alig található, hazánkban pedig ez tekinthető az első publikációnak a témában.
Bevezetés
A patkóvese a vese leggyakoribb fúziós fejlődési rendellenessége. Incidenciája körülbelül 1:500 normálpopulációban, férfiaknál mintegy kétszer gyakrabban fordul elő, mint nőknél. Bizonyos veleszületett fejlődési rendellenségekben gyakrabban alakul ki patkóvese (pl. Turner-szindróma 14%-20%, Edward-szindróma 67%, Down-szindróma 1%).
Patkóvesében urothelialis daganat viszonylag ritkán fordul elő. Laparoszkópos megoldása kihívást jelent az anatómiai malformáció miatt. Esetünkben uréterdaganat miatt végzett patkóvese-szétválasztást, bal oldali ureteronephrectomia laparoszkópos megoldását mutatjuk be.
Esetismertetés
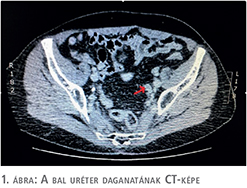
A páciens kivizsgálása fájdalmatlan vérvizelés miatt kezdődött és a meglévő patkóvese mellett bal oldali alsó szakasz urétertumort igazoltunk. A kórelőzményben szereplő spontán kőtávozás miatt első lépésben natív hasi, kismedencei CT történt, azonban sem vese-, sem uréterkövesség nem igazolódott. Ugyanakkor a bal oldali uréter disztális szakaszán kóros, közel 3 cm hosszú szövetszaporulat ábrázolódott, amely felvetette az urétertumor gyanúját, ezért a kivizsgálás kontrasztanyagos CT-vel (1. ábra), illetve diagnosztikus ureteroszkópiával folytatódott. Az urétertumor jelenlétét alátámasztotta a beavatkozás során végzett szövettani mintavétel, amely magas grádusú urotheliális karcinómát (grade III) igazolt.
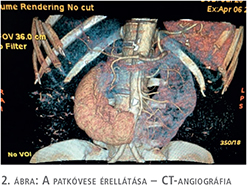
A patkóvese érrendszeri ellátása számtalan variációt mutathat. A kivizsgálást CT-angiográfiával folytattuk a további sebészi terv felállítása végett (2. ábra). A megfelelő képalkotó diagnosztikai vizsgálatok preoperatív elvégzése alapvető, hiszen a műtét alatt a szokatlan anatómiai szituáció miatt az ellátó erek felismerése nehéz feladat. A mi esetünkben is a bal oldali vese részhez 4 artéria csatlakozott, 2 közvetlenül az aortából és 2 az alsó mezenteriális artériából.
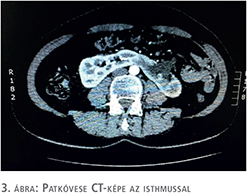
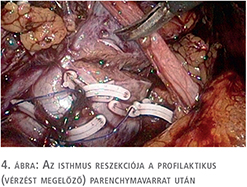
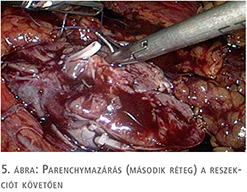
A beteg megfelelő felvilágosítása és tájékoztatása után a patkóvese laparoszkópos szétválasztását és baloldali ureteronephrectomiát végeztünk, 3 port behelyezésével. A bal oldali „veserész”, illetve az isthmus teljes mobilizálását követően, fokozatos preparálást követően láthatóvá váltak a veséhez futó nagyerek, majd a 4 ellátó artéria leklippelése után egy demarkációs vonal vált láthatóvá, amely jelentősen segített minket a megfelelő szétválasztási határ meghatározásában. Ez a vonal közvetlenül az aorta felett helyezkedett el. Tekintettel arra, hogy a patkóvese legvékonyabb része ezen a szakaszon 26 mm volt (3. ábra), nem tűnt biztonságosnak kizárólag vágóeszközök használata a szétválasztásban, még a manapság használt modern lehetőségek birtokában sem (ultrahangos, bipolar, vagy kombinált energiaforrást használó eszközök), ezért sajátos szétválasztó technikát kellett kidolgoznunk. Nehezítő tényezőnek tekintjük azt is, hogy a szétválasztást egyenesen az aorta felett kellett végeznünk. 2-0-ás felszívódó, monofil fonalat használtunk egyenes tűvel, Hem-o-Lok klipekkel és csúsztatott csomóval kombinálva (4. ábra). A demarkációs vonal mentén végzett átöltő „matrac“ öltéseket „U“ alakban helyeztük fel, majd Hem-O-Lock klippel rögzítettük. Ezt követően élesen, ollóval végeztük a disszekciót és az átöltő fonalakat fokozatosan feszesebbre húztuk, és másodlagos, biztonsági „lezáró“ Hem-O-Lock klippeket helyeztünk fel. Ezt a technikát vesetumor-reszekcióknál szoktuk használni. Jelentősebb vérzés a disszekció során nem lépett fel. A szétválasztás befejezését követően lehetőségünk volt egy második, biztonságos varratsort is végezni 2-0-ás Vicryl fonállal, 5/8-as tűvel kombinálva (5. ábra). A varratsorra vérzéscsillapítás céljából Surgicel Nu-Knit cellulózt helyeztünk fel. Értelemszerűen az ellenoldali hílus leszorítása nem volt szükséges (nehezen is lett volna kivitelezhető), így a meleg iszkémiával nem kellett számolni a reszekció során.
Az érintett uréterszájadék kimetszését transzvezikálisan végeztük, alsó medián laparotómiát alkalmazva, illetve ipszilaterális kismedencei lymphadenectomia is történt.
A műtéti idő összesen 260 perc volt, transzfúzióra nem került sor, a páciens korai mobilizációját követően az 5. posztoperatív napon hagyta el az osztályt. Egy év elteltével, az elvégzett kontrollvizsgálatok során recidív folyamatra utaló jel nem igazolódott.
Megbeszélés
A patkóvese, mint a vese leggyakoribb fúziós fejlődési rendellenessége, a teljes populáció 0,25%-át érinti. A felső húgyutakat érintő urotheliális karcinóma viszonylag ritkán fordul elő, az összes urotheliális karcinómák kevesebb, mint 5%-át teszi ki. Magas mortalitással és morbiditással jár, az 5 éves túlélés 30-60% között számlálható (1, 2).
A kezelést alapvetően a daganat mérete, kiterjedése, grádusa és a fokalitása határozza meg. Tekintettel a magas recidívaarányra a radikális ureteronephrectomia az uréterszáj kimetszésével ma is a goldstandartnak tekintendő. Válogatott esetekben a szervmegtartó műtét is elfogadott terápiás eljárás lehet, figyelembe véve, hogy a későbbiekben akár dialízist igénylő veseelégtelenség, illetve az ellenoldalon is daganatos folyamat alakulhat ki (3–5).
Az áttekintett külföldi irodalomban leggyakrabban esetismertetések leírásával találkoztunk. Egy-egy cikk számol csak be nagyobb esetszámról. Legtöbb esetben kézzel asszisztált nephtrectomiáról vagy vesetumor-reszekcióról számoltak be vesedaganat esetén. Urétertumor miatt végzett laparoszkópos patkóvese-szétválasztás és ureteronephrectomia nem szerepelt a közleményekben. A legtöbb esetben alternatív vágóeszközök alkalmazását említik, mint mikrohullámú koagulátor, bipoláris vágó, ultrahangos vágókés, vagy endoszkópos tűzőgép (6–8).
A mi esetünkben a daganat elhelyezkedése (az uréterszájadéktól 5-6 cm-re) és a szövettani típus (magas grádusú elváltozás) miatt endoszkópos (endoluminalis) megoldás nem jött szóba.
A vesereszekciók során kialakult laparoszkópos tapasztalat tette lehetővé, hogy a patkóvese szétválasztását minimálisan invazív módon kíséreljük meg, a beteg biztonságának kockázata nélkül. Ehhez elengedhetetlen volt a megfelelő preoperatív kivizsgálás, valamint a szétválasztás módjának előzetes, részletes megtervezése.
A CT-angiográfia kiemelt jelentőségű a patkóvese műtétei esetén, mivel a patkóvese érrendszeri ellátása számtalan variációt mutathat. Csak az esetek 30 százalékában létezik egy-egy fő artéria, amely mindkét oldali veserészt látja el, de az érellátás rendkívül atípusos is lehet, akár nyolc artériával is számolhatunk, amely a vese egyik vagy mindkét részét látja el. Az isthmushoz külön is futhatnak elágazó ágak a vesét ellátó fő artériákból, vagy egyenesen az aortából (65%-ban). Az isthmus területe gyakran kap érellátást az alsó mezenteriális artériából, vagy az arteria iliaca communis/externa, vagy akár a sacralis artériákból (9).
A parenchyma vastagsága miatt alternatív vágóeszköz alkalmazása önmagában nem lett volna elegendő a visszavérzés veszélye miatt, ezért mi egy olyan megoldást dolgoztunk ki, ami biztonságos, minimalizálja a vérzés lehetőségét a laparoszkópia nyújtotta előnyök mellett.
Következtetések
Összefoglalásként elmondhatjuk, hogy mind a beteg kivizsgálásában, mind a beteg sebészeti ellátásában korszerű elveknek és szemléletnek megfelelően jártunk el. Az esetet azért tartottuk bemutatásra érdemesnek, mert teljes vastagságú parenchymahíddal rendelkező patkóvesén sikerült minimálisan invazív módon szétválasztást és ureteronephrectomiát végezni. Bár a módszer a laparoszkópos technika térhódítása ellenére ma sem tekinthető rutin beavatkozásnak, mégis biztonsággal kivitelezhető volt az általunk megtervezett technikával.
References
1. Chen GL, Bagley DH. Ureteroscopic management of upper tract transitional cell carcinoma in patients with normal contralateral kidneys. J Urol 2000; 164: 1173–1176. https://doi.org/10.1016/S0022-5347(05)67135-2
2. Milner JE, Voelzke BB, Flanigan RC, et al. Urothelial-cell carcinoma and solitary kidney: outcomes with renalsparing management. J Endourol 2006; 20: 800–807. https://doi.org/10.1089/end.2006.20.800
3. Palou J, Piovesan LF, Huguet J, et al. Percutaneous nephroscopic management of upper urinary tract transitional cell carcinoma: recurrence and long-term follow-up. J Urol 2004; 172: 66–69. https://doi.org/10.1097/01.ju.0000132128.79974.db
4. Van der Poel HG, Antonini N, Van Tinteren H, Horenblas S. Upper urinary tract cancer: location is correlated with prognosis. Eur Urol 2005; 48: 438v444. https://doi.org/10.1016/j.eururo.2005.03.009
5. Giannarini G, Schumacher MC, Thalmann GN, et al. Elective management of transitional cell carcinoma of the distal ureter: can kidney-sparing surgery be advised? BJU Int. 2007; 100: 264–268. https://doi.org/10.1111/j.1464-410X.2007.06993.x
6. Nouri-Mahdavi K, Izadpanahi MH. Laparoscopic heminephrectomy in horseshoe kidney using bipolar energy: report of three cases. J Endourol 2008; 22: 667–670. https://doi.org/10.1089/end.2007.0109
7. Zumsteg J, Roberts WW, Wolf JS. Laparoscopic heminephrectomy for benign renal anomalies. J Endourol 2010; 24: 41–47. https://doi.org/10.1089/end.2009.0346
8. Blaze V, Ceuterick M, Hauzeur C, Wespes E. Laparoscopic radical nephrectomy for a tumor in a horseshoe kidney. Prog Urol 2007; 17(1): 99–100. https://doi.org/10.1016/S1166-7087(07)92234-4
9. Boatman DL, Cornell SH, Kölln CP. The arterial supply of horseshoe kidneys. Am J Roentgenol Radium Ther Nucl Med 1971 Nov; 113(3): 447–51. https://doi.org/10.2214/ajr.113.3.447