Life with prostate cancer – the patient’s perspective
DOI: 10.22591/magyurol.2019.3.birok.91
Authors:
Biró Krisztina dr.1, Kun Eszter2, Dobi Etelka3
1Országos Onkológiai Intézet, Budapest (főigazgató főorvos: Polgár Csaba dr.)
2Szinapszis Kft., Budapest (ügyvezető: Szabó András dr.)
3Janssen-Cilag Kft., Magyarország
Summary
Prostate cancer continues to be one of the most common cancers diagnosed in men. Due to early detection, radical interventions and the emerging modern treatments, life expectancy has significantly improved in recent years. In light of the excellent survival rates for prostate cancer, quality of life became a primary concern, and several studies addressed long-term physical, psychosocial, and economic effects of cancer treatment. We measured patient-reported outcome by asking 61 prostate cancer patients online, about their own experience during and following their treatment. Although most of them reported that they received adequate information about the diagnosis and the treatment options, some of them missed a more detailed discussion about possible complications, side effects and available clinical trials. Only 28% heard about the beneficial effect of exercise and lifestyle changes. and only 8% was briefed, that his case was assessed by a multidisciplinary team, although the positive impact of the multidisciplinary discussion is well documented.
LAPSZÁM: MAGYAR UROLÓGIA | 2019 | 31. ÉVFOLYAM, 3. SZÁM
Összefoglalás
A prosztatarák férfiaknál az egyik leggyakrabban diagnosztizált rosszindulatú betegség. A korai felismerésnek, az időben elvégzett radikális kezeléseknek és a sorra megjelenő modern gyógyszereknek köszönhetően ezen betegek várható túlélése folyamatosan javul. A megnövekedett túlélés miatt az életminőség szerepe is felértékelődik, emiatt világszerte egyre több publikáció vizsgálja, szubjektíven miként élik meg a betegek a betegség során megtett útjukat, a diagnózistól, a kivizsgáláson és kezelésen keresztül egészen a palliatív ellátásig.
Vizsgálatunkban online kérdőívek segítségével 61 prosztatadaganatos férfit kérdeztünk meg arról, hogy szubjektíven miként élték meg a kezelések során általuk megtett betegutat.
Bár a betegek többsége úgy érezte, hogy a diagnózis hátteréről, illetve a kezelési lehetőségekről részletes tájékoztatást kapott, viszont sokan hiányolták a kezelések esetleges szövődményeiről, a mellékhatásokról, illetve a klinikai vizsgálatokról történő részletesebb tájékoztatást. Mindössze 28%-ukkal ismertették a megfelelő életmód pozitív hatásait és csak 8% tudott arról, hogy esetét az onkológiai bizottság megtárgyalta volna, annak ellenére, hogy nemzetközi vizsgálatok már többszörösen igazolták, hogy az onkoteam bevonása a daganatos betegek kezelésébe javítja az eredményeket.
Bevezetés
Az onkológiai betegek rehabilitációja a kivizsgálástól kezdve a gondozáson át a beteg életének végéig tartó komplex folyamat, amely ideális esetben már a diagnózis közlésekor kezdődik. Lényege a fizikai, élettani és lelki károsodások megelőzése, illetve a lehetséges legnagyobb mértékű csökkentése (1). Habár a daganatos betegek kezelése során még mindig a hatékonyságot állítjuk legtöbbször előtérbe, egyre több publikáció vizsgálja, szubjektíven miként élik meg a betegek a betegség során megtett útjukat, a diagnózistól, a kivizsgáláson és kezelésen keresztül egészen a palliatív ellátásig.
Kutatásunk célja a szubjektív betegút feltérképezése volt a magyar prosztatarákkal élő betegek körében, különös tekintettel arra, hogyan élik meg a betegséget, milyen megválaszolt vagy megválaszolatlan igényeik vannak a betegségük kapcsán. A vizsgálatban 61 prosztatarákkal élő páciens vett részt. Az adatfelvétel online önkitöltős kérdőívek segítségével történt, amely a következő témaköröket fedte le: első találkozás a betegséggel, élet a betegséggel, a kezeléssel kapcsolatos elvárások, tapasztalatok, segítségek és szükségletek.
Betegek és módszer
A kérdőíves felmérésbe 61 prosztatarákkal élő beteget vontunk be. A betegeket a kezelőorvosokon, illetve az országos betegszervezeteken (Gyógyulj Velünk Egyesület, Magyar Rákellenes Liga) keresztül kértük fel a kutatásban való részvételre. Az adatfelvétel 2017. október – 2018. január között zajlott. A kutatásban való részvétel önkéntes volt, a kutatást végző cég a kutatás céljáról és módszeréről tájékoztatta a betegeket. A kérdőív kitöltése 20-25 percet vett igénybe és a következő témaköröket fedte le:
- első találkozás a betegséggel: diagnózis, milyen érzésekkel küzdöttek és milyen tájékoztatást kaptak, ezt mennyire értették meg.
- Élet a betegséggel: nehézségek, igények és szükségletek, tájékozódás a betegségről és jelenlegi érzések.
- Kezeléssel kapcsolatos remények, szükségletek, tapasztalatok, segítségek és hiányosságok.
A kutatás fókusza a beteg perspektívájának megismerése volt.
Eredmények
Demográfia
A betegek 100%-a férfi volt, az átlagéletkoruk 72 év. Lakóhely szerint 31% származott Budapestről, 42% vidéki városokból és 25% községekből. Felsőfokú végzettséggel 41%, érettségivel 33% rendelkezett, 26% végzett csak általános és szakiskolát. Mindössze 10% dolgozott teljes vagy részmunkaidőben, 85% nyugdíjas volt. 85% párkapcsolatban, 11% egyedül élt. Az általánosan elfogadott egészségügyi rizikófaktorokat figyelembe véve: a betegek 51%-a volt túlsúlyos, 23% elhízott, 8% dohányzott és 10% fogyasztott napi rendszerességgel alkoholt.
Első találkozás a betegséggel és diagnózis
A kutatásba bevont betegek közel felének (44%) nem voltak panaszai, véletlenül derült ki betegségük. A diagnózis közlésekor betegek többnyire negatív érzelmekről számoltak be: döbbenet, megsemmisülés, elkeseredettség, kilátástalanság (41%), a félelem, rémület, ijedtség, aggódás (34%) és a hitetlenség, bizonytalanság (28%). Reménykedésről vagy határozott pozitív hozzáállásról a betegek 21%-a számolt be.
A betegek többsége úgy érzi, hogy a diagnózis hátteréről, azaz a szövettani eredményekről, a betegség stádiumáról, illetve a kezelési lehetőségekről részletes tájékoztatást kapott. A betegek kevesebb, mint fele kapott részletes tájékoztatást a kezelés esetleges szövődményeiről (41%), a lehetséges mellékhatásokról (43%), elérhető klinikai vizsgálatokról (39%) és az életkilátásokról (38%). Egyharmadukat tájékoztatták részletesen a betegség előrehaladását jelző tünetekről és az életminőséggel kapcsolatos tudnivalókról. 28% kapott részletes vagy rövid tájékoztatást a rendszeres testmozgás pozitív hatásairól és a táplálkozás, testsúly fontosságáról (1. ábra).
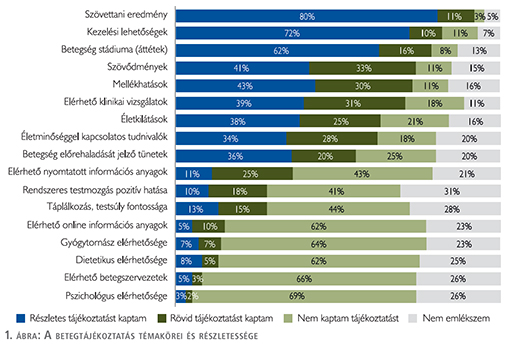
A kapott tájékoztatást a válaszadók többsége (84%) úgy érzi, hogy teljes mértékben megértette.
Kezelőorvosok, kezelések, információforrás és életmód
A válaszadók 93%-át urológus kezdte el kezelni a betegség felfedezésekor, és többségüket továbbra is kezeli urológus (85%). A betegek 38%-át kezeli jelenleg onkológus, 8% említette az onkoteamet. Mindössze a válaszadók 2%-a jár pszichológushoz.
A válaszadók 84%-a úgy ítélte meg, hogy kezelőorvosuk részletesen ismertette a különböző kezelési lehetőségeket, 16% viszont úgy nyilatkozott, hogy kezelőorvos nem ismertette azokat. 87% érezte úgy, hogy a kezelőorvos bevonta a kezeléssel kapcsolatos döntésekbe.
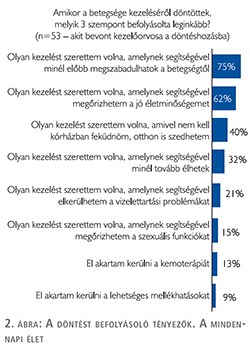
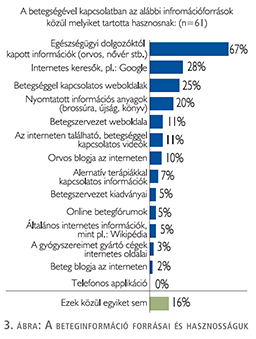
A döntést befolyásoló szempontok között a betegségtől való megszabadulást (75%), a jó életminőség megőrzését (62%) és az otthon alkalmazható terápiát (40%) jelölték meg a válaszadók a leggyakrabban (2. ábra). A válaszadók 67%-a említette, mint hasznos információforrást, az egészségügyi dolgozókat, 41%-uk az internetes felületeket, 20% a nyomtatott információs anyagokat (3. ábra).
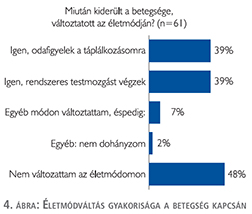
A betegek 48%-a nem változtatott az életmódján mióta kiderült betegségük (4. ábra).
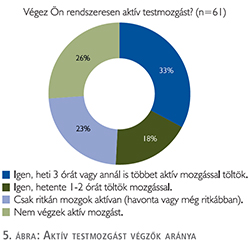
A kutatásban részt vevők egyharmada heti 3 órát vagy annál is többet tölt aktív mozgással, 23% csak ritkán, míg 26% egyáltalán nem végez aktív testmozgást (5. ábra).
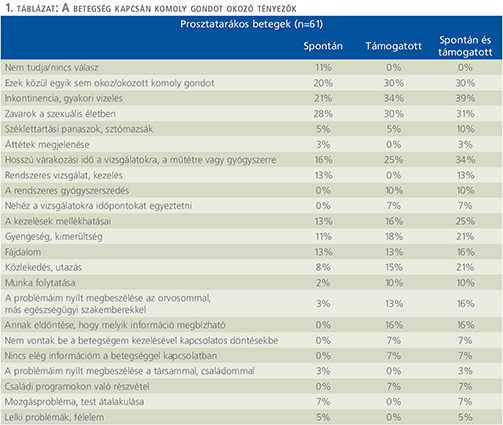
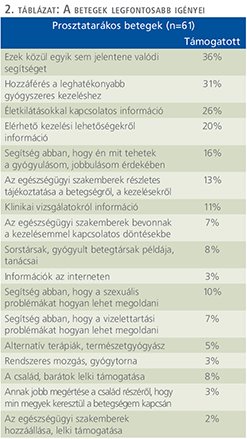
A betegség kapcsán komoly gondot okozó tényezőket az 1. táblázat, a betegek legfontosabb igényeit, szükségleteit a 2. táblázat tünteti fel.
Megbeszélés
A kasztrációrezisztens (akkor még hormonrezisztens) prosztatarák kezelésére az FDA 2004-ben engedélyezte a docetaxel alkalmazását. 6 év szünetet követően 2010-től sorra regisztrálták az újabb és újabb gyógyszereket, amelyek III. fázis vizsgálatokban igazoltan javították a prosztatarákos betegek túlélését. Ezek az engedélyezés sorrendjében a cabazitaxel, az abirateron, az enzalutamid, a radium-223 és az apalutamid. A korai felismerés, az időben elvégzett radikális műtét vagy sugárterápia, illetve az újabb modernebb terápiás lehetőségeknek köszönhetően a prosztatarákos betegek túlélése folyamatosan javul. A betegségével hosszú évekig együtt élő páciens számára a túlélés mellett az életminőség jelentősége is megnő.
A szubjektív betegút feltérképezésének legfőbb célja a betegellátás és a betegelégedettség javítása. Megtudhatjuk belőle, betegeink hogyan élik meg a betegséget, a kezelést és milyennek látják az ellátásuk és az orvos–beteg-kommunikáció minőségét. Olyan információkat tudhatunk meg segítségükkel, amelyek a szokásos orvos–beteg-találkozókon nyilvánvalóan nem derülnek ki. A betegek igényeit az irodalomban általában információs, szupportációs és terápiás igényekre osztják (2). A 61 beteggel végzett felmérésnek vannak korlátai, azonban a válaszok alkalmasak lehetnek arra, hogy néhány jelenségre felhívják a figyelmet.
Betegtájékoztatás
A betegtájékoztatással kapcsolatos válaszokat az 1. ábrában foglaltuk össze. A lokalizált prosztatadaganat mortalitása viszonylag alacsony, a betegséggel történő megküzdés a különböző terápiák okozta várható mellékhatások miatt (impotencia és inkontinencia) a betegek számára kifejezetten megterhelő (3, 4), ennek ellenére vizsgálatunkban az életminőséggel kapcsolatos tudnivalókról mindössze a betegek 28%-a kapott részletes vagy rövid tájékoztatást. A mi eredményeinkhez hasonló eredményre jutott egy az Egyesült Államokban végzett vizsgálat, ahol a prosztatadaganatos férfiak elsősorban a betegség kiújulásának jeleiről és a kezelés mellékhatásairól történő részletesebb információt hiányolták (5). Más vizsgálatokban a szexualitással és a pszichoszociális problémákkal kapcsolatos felvilágosítást nem találták elég részletesnek (6, 7). Magyar adatokat nem ismerünk, viszont nemzetközi vizsgálatok szerint a prosztatadaganatos betegek negyede, elsősorban a fiatalabbak igényelnék pszichológus segítségét (7, 8).
Amikor a betegekkel a daganatos diagnózist közlik, általában nincsenek abban az állapotban, hogy egy részletes tájékoztatást felfogjanak, vizsgálatunkban is főként negatív érzelmekről számoltak be a betegek. Ráadásul a túlterhelt magyar egészségügyben legtöbbször nincsenek is meg a feltételei a beteggel történő hosszas beszélgetésnek. Ennek ellenére az, hogy a prosztatarákos férfiaknál a hormonkezelés megkezdésekor a hormonkezelés mellékhatásainak ismertetése elmarad, minimum szuboptimális. A daganatos betegek amennyiben kemoterápiás kezelést kapnak, általában tisztában vannak a terápia mellékhatásaival. Mivel ezek a kezelések akár életet veszélyeztető mellékhatásokkal bírhatnak, a betegek részletes szóbeli felvilágosítást követően aláírásukkal is igazolják, hogy megértették a veszélyeket. Ezzel szemben a hormonkezelés mellékhatásai kevésbé ismertek, és mivel hosszabb távon alakulnak ki, a beteg életét nem veszélyeztetik, „csak” az életminőségét rontják, az orvosok is kevésbé érzik elengedhetetlennek a nem kívánt következmények részletes ismertetését. A hormonterápia toxicitása eltér az egyéb onkológiai kezelésekétől, de könnyen, érthetően elmagyarázható a betegnek. Ebben egy-egy jól kialakított brossúra, a szakma által lektorált, felvilágosítással foglalkozó honlap, jól képzett nővérek vagy a betegszervezetek is sokat segíthetnek. A másik jelentős különbség, hogy a hormonkezelést hosszabban (évekig, akár élethosszig) alkalmazzuk, mint a kemoterápiát. Amennyiben azt szeretnénk, hogy betegünk hű maradjon az előírt kezeléshez, elengedhetetlen a kezelés céljának és mellékhatásainak részletes ismertetése, lehetőleg a kezelés megkezdése előtt. Jól ismert tény, hogy a krónikus kezelések (magas vérnyomás, cukorbetegség) esetén a betegek complianc-e folyamatosan romlik, ezt a jelenséget emlőrákos nők hosszú távú hormonkezelése esetén is kimutatták (Wheeler, 2016; 10:). Egy prosztatarákos betegeken végzett vizsgálat is azt igazolta, hogy az alkalmazott gyógyszerek mellékhatásprofilja befolyásolja a betegek terápiahűségét (9). Az orvos sokféle segítséget nyújthat betegének a mellékhatások kivédésében, ehhez a betegnek lehetőséget kell nyújtania, hogy az életminőségét rontó mellékhatásokról őszintén beszélhessen. Anélkül, hogy a mellékhatások kivédésének részleteibe itt belemennénk (hőhullámok, erekitilis diszfunkció, libidó csökkenése, csontritkulás, kognitív hanyatlás, metabolikus szindróma, kardiovaszkuláris kockázat) fontos megjegyezni, hogy a mellékhatások nagy része csökkenthető megfelelő életmóddal, rendszeres testmozgással és megfelelő diétával.
Az onkoteam szerepe
Az onkoteam szerepét az 1/2012. (V. 31.) EMMI rendelet szabályozza. A rendelet szerint „A daganatos betegek ellátása komplex feladat, így a betegek optimális ellátásának meghatározása több szakterület orvosainak együttes feladata.” Ez ad garanciát arra, hogy a – nemzetközi ajánlások figyelembevételével – a betegek kivizsgálása és kezelése egységes legyen a daganatos betegek többszakmás ellátását végző onkológiai centrumokat működtető intézményeken belül, illetve országosan (10). Ennek alapján, Magyarországon minden daganatos beteg klinikai adatait, a diagnózis felállítását követően minél hamarabb, de legfeljebb 21 napon belül az onkoteam elé kell vinni. Ez az idő legfeljebb 30 napra meghosszabbítható. A fentiek ellenére a vizsgálatban a betegek mindössze 8%-a tudott arról, hogy esetét a bizottság megbeszélte volna. Ez még akkor is alacsony számnak tűnik, ha figyelembe vesszük, hogy a megkérdezettek jelentős hányadánál a betegség lokalizált, illetve nem minden beteg volt tisztában azzal, hogy esetét az onkológiai bizottság megtárgyalta-e vagy sem.
Életmód
Releváns kérdésnek tartottuk, hogy a megjelenő igények mellett a betegek mit tesznek saját meglátásuk szerint egészségük érdekében, milyen életmódot folytatnak. Különösen aktuálissá teszi kutatásunk ezen részét az életminőség kiemelt fontossága a válaszadók számára. A válaszadók BMI-indexe alapján 23% tekinthető elhízottnak (BMI³30), 51% túlsúlyosnak (BMI=25–29,9), ennek ellenére 23% csak ritkán mozog aktívan, és 26% egyáltalán nem végez aktív mozgást. Az aktív mozgást egyáltalán nem végzők között magasabb volt az áttéttel rendelkező betegek aránya (55%). A rendszeres mozgásnak pedig pont ebben a csoportban (hormonkezelést kapó áttétes betegek) volna a legfontosabb szerepe, mivel csökkenti a csont és izomvesztést, illetve a fáradékonyságot. Egy longitudinális vizsgálatban 144 áttéttel nem rendelkező prosztatarákos beteg életminőségét vizsgálták kérdőív segítségével. A hormonkezelést kapó betegek súlyosabb fáradtságról (p=0,001) és rosszabb életminőségről számoltak be, mint a hormonkezelésben nem, csak lokális kezelésben (EBRT, műtét) vagy szoros követésben részesülő betegek (p=0,001) (11). Két különböző randomizált vizsgálat is igazolta, hogy a rendszeres mozgás szignifikánsan képes csökkenteni a hormonkezeléssel összefüggő fáradtságot. Galvão és munkatársai 57 hormonkezelésben részesülő beteget randomizáltak 2 csoportba: egy rendszeresen edző és egy kontrollcsoportot hoztak létre. Az a csoport, amelyik egy 12 hetes aerobik és rezisztenciaedzésen vett részt, szignifikánsan kevésbé volt fáradékony. A fáradékonyságon kívül a 12 hetes edzés a hormonkezelés egyéb mellékhatásait, is mint az izom- és csontvesztést, szignifikánsan csökkentette (12). Segal és munkatársai egy hasonló randomizált vizsgálatban mutatták ki 155 prosztatarákos betegnél a fáradékonyság csökkenését (p=0,002) a felső (p=0,009) és az alsó test (p<0,001) izomerő növekedését egy 12 hetes rezisztenciaedzést követően (13). Egy kérdőíves felmérés alapján, azok a betegek, akik rendszeresen mozogtak, jobb életminőségről (QoL) számoltak be (14). Ugyanebben a vizsgálatban a betegek 29%-a az ajánlásoknak megfelelően hetente legalább ötször 30 percet aktívan mozgott, 27,4% viszont semmilyen rendszeres fizikai aktivitást nem végzett (14). A magyar prosztatarákos betegek rendszeres mozgásának elősegítésére indult el a 10 Ezer Lépés Program, amely a kezelőorvosok bevonásával, betegszervezetek által szervezett rendezvények, brossúrák és interneten elérhető videók segítségével edukálja a betegeket a rendszeres testmozgás előnyeiről. A program sikerét jelzi, hogy a hazánkban készült edukációs anyagok a környező országok betegei számára is elérhetővé váltak.
Következtetés
A szubjektív betegutat vizsgáló kérdőívek fontos információkat adhatnak mind az egészségügyben dolgozóknak, mind az egészségügyi stratégiát kialakító szakértőknek, azonban nem szabad megfeledkezni a módszer korlátairól és az értelmezés nehézségeiről. Az adatok használhatósága függ a megkérdezett populáció nagyságától és karakterisztikájától. Jelen vizsgálat mintája a prosztatarák prevalenciája alapján reprezentatívnak tekinthető, azonban a betegek további jellemzői szempontjából (lakhely, kor, végzettség, betegség stádiuma stb.) nem volt reprezentatív, ezért ebben a tekintetben vizsgálatunk használhatósága mindenképpen limitált.
A limitációk figyelembe vételével is úgy érezzük, hogy néhány, feltehetőleg valós jelenségre sikerült vizsgálatunkkal felhívni a figyelmet, így többek között arra, hogy a betegek körében milyen komoly az információk, a kommunikáció iránti igény. Az orvosok leterheltségét is figyelembe véve fontos lenne annak alapos átgondolása, hogy a szakmailag hiteles betegedukáció hogyan, milyen eszközökkel, együttműködésekkel valósítható meg a leghatékonyabban. A szakma és a prosztatarákos betegekért dolgozó betegszervezetek közötti hosszú távú együttműködés kiépítése fontos előrelépés lehetne az orvosszakmát is segítő, részben tehermentesítő, hiteles betegedukáció irányában.
A prosztatadaganatos betegek kezelése multidiszciplináris feladat. A csapat része az urológuson kívül a patológus, a radiológus, a sugárterápiás szakorvos, az onkológus, a gyógytornász és szükség szerint a pszichológus és a dietetikus is. Ideális esetben a beteg kezelésében résztvevő „team” a betegség felfedezését követően az onkológiai bizottsági ülésen beszéli át a kezelési lehetőségeket. A betegek túlélésének emelése és az életminőségük javulásának érdekében kiemelten fontos, hogy összhangban az előírásokkal, az onkoteamek minden beteg esetében összehívásra kerüljenek.
Nagy potenciál rejlik mindezen felül abban is, hogy a betegeket sikerül-e aktív, elkötelezett részesévé tenni a kezelési folyamatnak. A prosztatarákkal élő beteg is sokat tehet saját gyógyulásáért, állapota javulásáért, ha változtat életmódján, ha érti a kezelés folyamatát és megfelelő az adherenciája. A betegellátásban dolgozók az egészségügy többi szereplőjével és a betegszervezetekkel együttműködve érhetik el azt, hogy a beteg tisztában legyen szerepével a saját gyógyulásában.
A publikáció alapjául szolgáló kérdőíves felmérést a Janssen-Cilag Kft. megbízásából a Szinapszis Piackutató és Tanácsadó Kft. végezte 2017. október és 2018. január között.
A közlemény megírásának alapjául szolgáló kutató munkát a Janssen-Cilag Kft. anyagilag támogatta.
References
1. Risko Á. Az onkológiai betegek lelki rehabilitációja. Rahabilitáció 2007; 17(3–4): 34–39.
2. Gustafson DH, Arora NK, Nelson EC, Boberg EW. Increasing understanding of patient needs during and after hospitalization. Jt Comm J Qual Improv 2001. doi: https://doi.org/10.1016/S1070-3241(01)27008-4
3. Middleton RG, Thompson IM, Austenfeld MS, et al. Prostate Cancer Clinical Guidelines Panel Summary report on the management of clinically localized prostate cancer. The American Urological Association. J Urol 1995; 154(6): 2144–2148. http://www.ncbi.nlm.nih.gov/pubmed/7500479. Accessed March 27, 2019.
4. Litwin MS, Hays RD, Fink A, et al. Quality-of-life outcomes in men treated for localized prostate cancer. JAMA 1995; 273(2): 129–135. http://www.ncbi.nlm.nih.gov/pubmed/7799493. Accessed March 27, 2019.
5. Boberg EW, Gustafson DH, Hawkins RP, et al. Assessing the unmet information, support and care delivery needs of men with prostate cancer. Patient Educ Couns 2003; 49(3): 233–242. http://www.ncbi.nlm.nih.gov/pubmed/12642195. Accessed March 27, 2019.
6. Steginga SK, Occhipinti S, Dunn J, Gardiner RA, Heathcote P, Yaxley J. The supportive care needs of men with prostate cancer. Psychooncology 2000; 10(1): 66–75. http://www.ncbi.nlm.nih.gov/pubmed/11180578. Accessed March 27, 2019.
7. Shapiro PJ, Coyne JC, Kruus LK, Palmer SC, Vaughn DJ, Malkowicz SB. Interest in services among prostate cancer patients receiving androgen deprivation therapy. Psychooncology. 2004; 13(8): 512–525. doi: https://doi.org/10.1002/pon.769
8. Voerman B, Visser A, Fischer M, Garssen B, van Andel G, Bensing J. Determinants of participation in social support groups for prostate cancer patients. Psychooncology. 2007; 16(12): 1092–1099. doi: https://doi.org/10.1002/pon.1160
9. Behl AS, Ellis LA, Pilon D, Xiao Y, Lefebvre P. Medication Adherence, Treatment Patterns, and Dose Reduction in Patients with Metastatic Castration-Resistant Prostate Cancer Receiving Abiraterone Acetate or Enzalutamide. Am Heal drug benefits 2017; 10(6): 296–303. http://www.ncbi.nlm.nih.gov/pubmed/28975013. Accessed March 27, 2019.
10. Magyar Közlöny 2012. 64. Szám; 2012.
11. Herr HW, O’Sullivan M. Quality of life of asymptomatic men with nonmetastatic prostate cancer on androgen deprivation therapy. J Urol 2000; 163(6): 1743–1746. http://www.ncbi.nlm.nih.gov/pubmed/10799173. Accessed March 27, 2019.
12. Galvão DA, Taaffe DR, Spry N, Joseph D, Newton RU. Combined Resistance and Aerobic Exercise Program Reverses Muscle Loss in Men Undergoing Androgen Suppression Therapy for Prostate Cancer Without Bone Metastases: A Randomized Controlled Trial. J Clin Oncol 2010; 28(2): 340–347. doi: https://doi.org/10.1200/JCO.2009.23.2488
13. Segal RJ, Reid RD, Courneya KS, et al. Resistance Exercise in Men Receiving Androgen Deprivation Therapy for Prostate Cancer. J Clin Oncol 2003; 21(9): 1653–1659. doi: https://doi.org/10.1200/JCO.2003.09.534
14. Glaser AW, Fraser LK, Corner J, et al. Patient-reported outcomes of cancer survivors in England 1-5 years after diagnosis: a cross-sectional survey. BMJ Open 2013; 3(4): e002317. doi: https://doi.org/10.1136/bmjopen-2012-002317