Difficulties in the distinguish between in situ carcinoma and interstitial cystitis of the bladder based on 5 cases
DOI: 10.22591/magyurol.2020.2.becsia.64
Authors:
Bécsi Áron dr.1, Nyirády Péter dr.1, Székely Eszter dr.2, Majoros Attila dr.1
1Semmelweis Egyetem, Urológiai Klinika és Uroonkológiai Centrum, Budapest (igazgató: Nyirády Péter dr.)
2Semmelweis Egyetem, II. sz. Patológiai Intézet, Budapest (igazgató: Kiss András dr.)
Summary
Introduction: The clinical presentation of carcinoma in situ (CIS) and interstitial cystitis (IC) can be quite similar, but the two diseases require completely different treatment. Making the right diagnosis can be difficult ultimately the histopathologic sample from the suspicious lesion of the bladder can give us the correct answer. In this paper we present five cases in which the similarities and differences of these two diseases are pointed out. To assure safe and best possible treatment for the future patients with such symptoms we suggest some practical diagnostic recommendations.
Case reports (patients and method, results): Five cases are presented with the typical symptoms of IC, but the histopathological findings proved CIS. According to the histological diagnosis the patients received oncological treatment according the European Association Urological Guideline.
Conclusion: Although IC and CIS can present similar lower urinary symptoms, it is essential to distinguish the two diseases. The two diseases require completely different treatment. Treating CIS as if it was IC by mistake can lead to the progression of bladder cancer, therefore risking the lives of our patients. Taking histological sample is essential for the accurate diagnosis. In authors’ opinion before starting invasive treatment for IC suspect patients biopsy of the urinary bladder is necessary, for the exclusion of the CIS.
LAPSZÁM: MAGYAR UROLÓGIA | 2020 | 32. ÉVFOLYAM, 2. SZÁM
Összefoglalás
Bevezetés: A húgyhólyag in situ karcinóma (CIS) és az interstitialis cystitis (IC) gyakran hasonló megjelenésű lehet, azonban különböző kezelést igényelnek. A differenciáldiagnosztika sokszor nehéz feladat elé állítja a vizsgáló orvosokat. A szerzők esetbemutatások kapcsán próbálják bemutatni a két kórkép azonosságait, eltéréseit. A biztonságos kezelés érdekében javaslatot tesznek a gyakorlat számára alkalmazható elkülönítő kórismézésre.
Esetismertetések (betegek és módszer, eredmények): Öt beteg esetét ismertetik, akiknél a vizelési panaszok alapján felmerült IC lehetősége, ugyanakkor az elvégzett szövettani vizsgálat CIS-t igazolt. A hisztológia eredménye alapján az IC gyanús panaszokkal jelentkező betegeknél további onkológiai kezelés történt.
Következtetések: Bár az IC és CIS hasonló vizelési panaszokat okozhat, alapvető fontosságú a két kórkép biztonságos elkülönítése, mivel azok teljesen különböző kezelést igényelnek, továbbá az IC invazív kezelése CIS esetén a folyamat progressziójához vezethet. A biztos diagnózis csak szövettani mintavétel alapján lehetséges. Ezért a szerzők véleménye szerint IC gyanúja és emiatt tervezett invazív kezelés előtt, amennyiben esetleges malignitás lehetőségét klinikailag teljes biztonsággal nem tudjuk kizárni, feltétlenül szükséges a húgyhólyag-biopszia elvégzése CIS kiszűrése céljából.
Bevezetés
Az interstitialis cystitis (IC) és a húgyhólyag in situ karcinómájának (CIS) elkülönítése nehéz feladat elé állíthatja a gyakorlott urológust is. Mindkét betegség tüneteként jelentkezhetnek idült alsó húgyúti panaszok – gyakori vizelési ingerek, nehéz vizelés, éjszakai vizelés, alhasi fájdalom – és mikroszkópos vérvizelés (1, 2). A beteg további kilátásait (mind onkológiai, mind életminőség szempontjából) jelentősen meghatározza a helyes diagnózis felállítása. A két betegség kezelése teljesen eltérő. A fel nem ismert húgyhólyag CIS esetén a kezelés elmaradása, vagy késése, valamint a nem megfelelő terápia (pl. IC-re javasolt felületbevonó kezelés, vagy detrusor izomzatba adott botulinumtoxin-injekció) súlyos következményekhez, akár a daganat izominfiltratív terjedéséhez vezethet. Öt ismertetett betegünk példáján szeretnénk bemutatni milyen tünetek vihetik tévútra az urológust. Igyekszünk rávilágítani azokra a pontokra, amelyek meghatározók a korrekt kivizsgálás szempontjából. Fel kívánjuk hívni a figyelmet azokra a lehetőségekre, amelyek megkönnyítik a differenciáldiagnosztikát. Valamint javaslatot teszünk az interstitialis cystitis gyanúja esetén általunk elengedhetetlennek tartott vizsgálatokra.
Esetbemutatások (betegek és módszer, eredmények)
1. eset
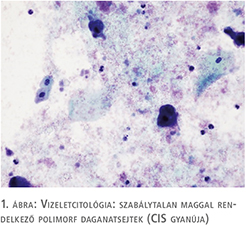
75 éves nőbeteg korábban húgyhólyag CIS miatt esett át transurethralis reszekción más intézetben, posztoperatív utókezelést nem kapott. Két év rendszeres cisztoszkópiás és vizeletcitológiai kontroll mellett recidívamentes volt. Újonnan jelentkező gyakori vizelési ingerei, urge inkontinenciás panaszai miatt jelentkezett kivizsgálásra, véres vizelete nem volt. Húgyúti fertőzés, mikro-, illetve makrohematúria kizárható volt. Urodinamikai vizsgálat detrusor túlműködést és csökkent hólyagkapacitást mutatott. Cisztoszkópia a hólyagban több helyen talált hyperaemiát, fokozott erezettséget és a hólyag telődése mellett IC-re jellemző típusos képet, egyértelmű tumoros folyamat nem volt látható. Bár a betegnek ismert volt hólyagtumoros anamnézise, a panaszok, az urodinámia és a hólyagtükri kép egymást erősítve elsősorban interstitialis cystitis gyanúját vetették fel, ám az elvégzett vizeletcitológiai vizsgálat malignus sejtek jelenlétét írta le (1. ábra). A húgyhólyag transurethralis térképbiopsziája mellett döntöttünk, amely in situ karcinómát igazolt (2. ábra). Hasi, kismedencei CT-vizsgálat a hólyag falában és környezetében reziduális daganatot, propagációt nem írt le. A beavatkozást követően a szövettani eredmény ismeretében a beteg BCG hólyaginstillációs kúrában részesült, amely a vizelési panaszait tovább rontotta, az anticholinerg kezelés nem hozott javulást. Sajnos az igazolt CIS miatt a vizelési panaszok célzott másodvonalbeli kezelése (felületbevonó terápiák, botulinumtoxin intradetrusor kezelés) nem volt lehetséges.

2. eset
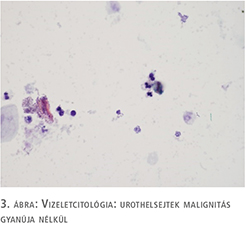
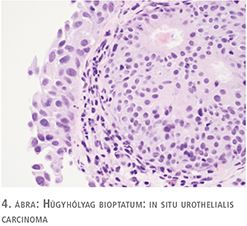
74 éves nőbeteg korábban két alkalommal esett át felületes, alacsonyan differenciált (high grade) húgyhólyagdaganat, valamint párhuzamosan jelenlévő CIS miatt transurethralis reszekción. Rendszeres cisztoszkópos, valamint vizeletcitológiai vizsgálatok során recidíva nem merült fel. Kétéves tünetmentességet követően, bár véres vizelete nem volt, gyakori vizelési ingerek (nycturia 8-10 alkalommal), urge ingerek miatt jelentkezett. Ditropan-, Uroxal-kezelés mellett panaszai mérséklődtek, de nem szűntek meg teljesen. Cisztoszkópia 200 ml-es kapacitást mutatott, valamint a hólyagban telődésre a kis erekből „hóesésszerű” bevérzések jelentkeztek. Friss vizeletcitológiai vizsgálata nem mutatta malignitás gyanúját (3. ábra). Transurethralis húgyhólyag térképbiopsziát végeztünk. A szövettani vizsgálat in situ karcinóma jelenlétét igazolta (4. ábra). Hasi, kismedencei CT-vizsgálat eltérést nem igazolt, a szövettani vizsgálat eredménye alapján a betegnél BCG-instillációs kezelést javasoltunk, vezető vizelési panaszainak további másodvonalbeli kezelése a hisztológia eredménye miatt nem volt lehetséges.
3. eset
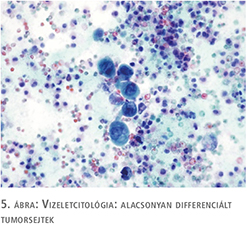
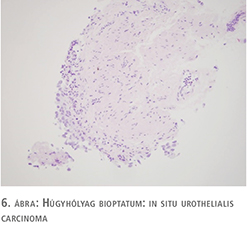
62 éves férfi beteg korábban felületes, jól differenciált (low grade) húgyhólyagdaganat miatt TUR-műtéten esett át. A beavatkozást követő kétéves időszakban egy alkalommal cisztoszkópiás vizsgálat során felmerült recidíva lehetősége, de hólyagbiopszia a malignitás jelenlétét kizárta. Alhasi fájdalmai, pollakisuriája és nycturiája, sürgető vizelési ingerei jelentkeztek, amely sem prosztatikus eredettel, sem húgyúti fertőzéssel nem voltak magyarázhatók. Véres vizelete nem volt. Kontroll cisztoszkópia során egyértelmű tumort nem láttunk, a fekélyes, vérzékeny elváltozás alapján leginkább interstitialis cystitis gyanúja merült fel. Vizeletcitológiai vizsgálat alacsonyan differenciált karcinómasejtek jelenlétét mutatta (5. ábra). Transurethralis húgyhólyag térképbiopsziát végeztünk. A szövettani vizsgálat in situ karcinóma jelenlétét mutatta (6. ábra). A beteg hasi, kismedencei CT-vizsgálata hólyagfal-vastagodáson kívül egyéb eltérést nem igazolt. Oki terápiaként BCG-kezelés indult.
4. eset
77 éves nőbeteg alsó húgyúti panaszai miatt jelentkezett kivizsgálásra. Gyakori, sürgető vizelési ingerei, valamint hólyagtáji fájdalmai voltak. Hólyagtükrözés során kis húgyhólyag-kapacitást mértek, valamint Hunner-ulcusnak megfelelő képletek voltak láthatók. A panaszok és a látott kép alapján került felállításra az interstitialis cystitis diagnózisa. A hólyag hidrodilatációja, elektrokoagulációja történt. A beavatkozásokat vizeletcitológiai vizsgálat nem előzte meg. Progrediáló panaszai miatt jelentkezett klinikánkon. Vizeletcitológiai vizsgálat felvetette rosszindulatú sejtek jelenlétét. A szövettani vizsgálat alacsonyan differenciált felületes húgyhólyagdaganatot igazolt. Utóreszekció alkalmával a daganat már nem volt igazolható. A beteg intravesicalis BCG-kezelésben részesült. Hasi, kismedencei CT-vizsgálat hólyagfali megvastagodást mutatott.
5. eset
81 éves nőbetegnél fájdalmas, gyakori vizelési ingerek, rövid ideig tartó makroszkópos hematúria miatt több alkalommal történt antibiotikumkezelés. Öt év alatt több alkalommal volt cisztoszkópos vizsgálata, amely tumort nem mutatott, de a látott kép alapján felmerült intestitialis cystitis gyanúja is, emiatt chondroitin-szulfát lokális hólyagkezeléseket kapott eredménytelenül. A lokálisan alkalmazott kombinált GAG-kezelés mellett panaszai csökkenését észlelte. Kontroll cisztoszkópos vizsgálat során észlelt daganat gyanúja miatt indított vizeletcitológiai vizsgálat tumorsejteket igazolt. Alacsonyan differenciált hólyagtumor gyanúja merült fel. A transurethralis reszekció valamint a 6 helyről vett hidegbiopszia in situ karcinóma jelenlétét igazolta. A beteg ezt követően BCG-kezelésben részesült. Hasi és kismedencei CT-vizsgálat kórosat nem mutatott, kontroll cisztoszkópia során daganat jelenléte nem merült fel, kontroll vizeletcitológia azonban malignus sejtek jelenlétét vetette fel. A beteg vizelési panaszait az első vonalban alkalmazható anticholinergikumokkal, béta-adrenoreceptor-agonistákkal érdemben nem tudtuk javítani. Alapbetegsége miatt az urge panaszok másodvonalbeli kezelése nem volt lehetséges, a beteg további kontrollra, oki terápiára nem jelentkezett.
Megbeszélés
Mind az interstitialis cystitis, mind a húgyhólyag in situ karcinómája jelentkezhet alsó húgyúti panaszok formájában. Legtöbbször ez gyakori sürgető vizelési ingereket, alhasi diszkomfortérzést, valamint alkalmanként idült fájdalmat is jelenthet. Makroszkópos, vagy mikroszkópos hematúria mindkét betegségben előfordulhat (1, 2).
Az in situ karcinóma gyakoriságával kapcsolatban több adat áll rendelkezésünkre. Különböző szerzők vizsgálata alapján a felületes húgyhólyagdaganatok 5-10%-a jelentkezik in situ karcinóma formájában (3, 4), de ennél magasabb 19%-os arányt is leírtak (5). Ennek a széles tartománynak a hátterében az in situ karcinóma egységes definíciójának és klasszifikációjának hiányát láthatjuk (6). Az IC előfordulásáról kevés adat áll rendelkezésre, irodalmi adat alapján évente 100 000 nő közül 21-nél, 100 000 férfi közül 4-nél alakul ki (7).
Bár az említett panaszok a beteg életminőségét jelentősen befolyásolhatják gyakran nem olyan fokúak és típusúak (a hematúria gyakran hiányozhat, vagy csak minimális mértékben, mikrohematúria formájában van jelen), hogy a kezelőorvos súlyos betegségre gondoljon. Ezek a betegek legtöbbször húgyúti fertőzés diagnózisával antibiotikumterápiában részesülnek, annak ellenére, hogy sokszor a vizeletvizsgálat eredménye fertőzés jelenlétét nem támasztja alá. Ilyen téves diagnózisok és szükségtelen antibiotikumkezelések mind az alapellátás, mind a szakellátás szintjén gyakran előfordulnak. A további differenciáldiagnosztika igénye sajnos sokszor csak számos sikertelen antibiotikumkúrát követően merül fel. Ez a betegnek szükségtelen antibiotikum-okozta mellékhatásokat, valamint jelentős időveszteséget jelenthet.
A Society for Urodynamics and Female Urology meghatározása alapján interstitialis cystitisnek/hólyagfájdalom-szindrómának a 6 hétnél hosszabb ideje fennálló, alsó húgyúti tünetekkel járó, hólyagtáji kellemetlen érzést (fájdalom, nyomás, diszkomfort) tekintjük, húgyúti fertőzés vagy egyéb kimutatható ok nélkül (8). Ezen definíció alapján az interstitialis cystitis kórisméje a tünetek alapján kimondható, amennyiben az elvégzett vizsgálatok egyértelmű kiváltó okot igazolni nem tudtak. A rendelkezésre álló irányelvek IC gyanúja esetén nem követelik meg szövettani vizsgálat elvégzését. Az Európai Urológus Társaság ajánlása szerint a diagnózis a fenti tünetek alapján megalapozott, ha nincs egyéb kiváltó ok (Gr: A). A panaszok időtartamával kapcsolatban feltételt nem állít az ajánlás (9). Az EAU-irányvonal idült kismedencei fájdalomszindróma miatt szövettani mintavételt csak indokolt, kivételes esetben javasol (10).
Interstitialis cystitis kimutatásában a cisztoszkópia szerepe ellentmondásos mivel az igen jellemző Hunner-fekélyek az esetek egy részében nincsenek jelen. Ez akár a betegek 30%-át is érintheti (11). A nyálkahártya glomerulációi, valamint a gyakorlatban jelentkező vörhenyes nyálkahártya-felületek pedig nem kellően specifikusak interstitialis cystitisre. A betegség lefolyásának kontrollja során azonban a cisztoszkópia hasznos eszköznek bizonyul.
A szövettani mintavétel hasznosságát többen kimutatták az interstitialis cystitis diagnózisának alátámasztásában illetve a lézió- (Hunner-ulcus) mentes elváltozások in situ karcinómától való elkülönítésében (9, 12).
Az interstitialis cystitis kimutatásában és követésében további segítséget nyújthatnak a vizelési napló vezetése, valamint validált, a betegség tüneteinek fokát felmérő kérdőívek (ICSI International Cystitis Symptoms Index, ICPI Interstitial Problem Index). A húgyhólyag in situ karcinómája: lapos, szövettanilag alacsonyan differenciált urothelialis carcinoma. Igen gyakran multifokálisan, a hólyag nyálkahártyáján fordul elő, de megjelenhet a felső húgyutakban, a prosztata ductusaiban valamint a prosztatikus húgycsőben is (13). A betegségre mikroszkópos, vagy makroszkópos vérvizelés hívhatja fel a figyelmet, de sokszor az IC-hez hasonlóan a makrohematúria nélkül jelentkező vizeléses panaszok dominálnak. Cisztoszkópos vizsgálat során lapos megjelenése miatt könnyen elkerülheti a vizsgáló figyelmét, vagy gyulladásos folyamattal téveszthető össze (6). Az endoszkópia szenzitivitása fluoreszcens cisztoszkópiás eljárás végzésével fokozható (14). Ez utóbbinak malignitás gyanúja esetén, illetve az esetleges szövettani mintavétel tervezése során van jelentősebb szerepe.
Az in situ karcinóma gyanúja esetén további vizsgáló módszer lehet, a high grade carcinomák jelenlétének kimutatásában igen érzékeny vizeletcitológia. A vizsgálat magas szenzitivitását az eljárásban gyakorlott uropatológus biztosíthatja. Szem előtt kell azonban tartanunk, hogy a daganatsejtek a vizeletelvezető-rendszer bármely részéről származhatnak.
Az in situ karcinóma gyanúja esetén a diagnózis felállításához pozitív citológiai vizsgálat mellett is kötelező a transurethralis szövettani mintavétellel (húgyhólyag-biopszia). IC gyanújakor azonban a szövettani vizsgálat nem kötelezően elvégzendő.
Az interstitialis cystitis ellenes terápiák hatását in situ karcinóma esetén részletesen nem vizsgálták. A leglényegesebb hatást a téves diagnózis és kezelések okozta késedelem okozza. A húgyhólyag in situ karcinómája igen agresszív elváltozás, amely magában hordozza a távoli áttétképzés lehetőségét, valamint az izominfiltratív terjedés valószínűségét. Ez utóbbinak a kockázata átlagosan 54% a diagnózis felállítását követő 5 évben (15).
Bár saját vizsgálatunk alacsony esetszáma, továbbá a három beteg hólyagtumoros anamnézise jelentősen csökkenti a levonható következtetéseket, az öt eset részletes megtárgyalása inkább az esetismertetések logikáját követve hívja fel a figyelmet a klinikai tünetek hasonlóságára CIS és IC esetében. Az orvosi köztudatban a hólyagtumor vezető tüneteként a néma hematúria szerepel. Sajnos urológusok közül is csak kevesen vannak tisztában vele, hogy az in situ karcinóma sokszor hematúria nélkül, csupán vizelési panaszok, fájdalmak tüneteivel jelentkezik. Ezért a vérvizelés nélküli „atípusos” panaszokat gyakran gyulladásos jelekként, sok esetben az IC tüneteként azonosítják. Nem ritkán feledésbe merül az anamnézis felvétele alkalmával, a beteg évekkel korábbi felületes hólyagtumor/CIS miatti kezelése. Így csupán a tünetekre koncentrálva, a kórelőzményt figyelmen kívül hagyva a gyanú könnyebben terelődik IC lehetőségére. Kétségtelen, hogy a vizeletcitológia, még az aspecifikus hólyagtükri eltérések esetén is az esetek nagy részében felhívhatja a figyelmet high grade hólyagtumor/CIS lehetőségére, sajnos gyakran ez is elfelejtődik. A véres vizelet és a cisztoszkópia során látott egyértelmű tumor jelenléte az a két meghatározó tényező, amely mellett minden urológus gondolata hólyagtumor lehetősége felé fordul. Saját rövid esetismertetéseink bemutatásával és összefoglalásával éppen az volt a célunk, hogy felhívjuk a figyelmet az IC és CIC hasonló klinikai megjelenésére és a diagnosztikai tévedések lehetőségeire. Mind az öt CIS-es beteg esetében a klinikai tünetek és a látott endoszkópos kép alapján merült fel interstitialis cystitis lehetősége is. Az első három betegnél a malignuselváltozás lehetőségére a betegek terhelt onkológiai előzménye is felhívta a figyelmet. A dolgozat egyik fő mondanivalója, hogy CIS-pozitív anamnézis egy életre szóló utánkövetést jelent és vizelési panaszok, hólyagfájdalmak esetén is elsősorban malignitásra gondoljunk ilyen betegnél. Csak a CIS/hólyagtumor biztos kizárása (hólyagbiopszia) után gondolkodhatunk a panaszok más kiváltó okában. Két beteg esetében megelőző uroonkológiai betegség nem volt. Mind az öt beteg esetében láthatók voltak speciális hólyagtükri elváltozások, a vizeletcitológiai vizsgálat csupán 3 esetben mutatta ki malignus sejtek jelenlétét, egy esetben negatív volt, egy esetben pedig nem történt ilyen vizsgálat az első észlelés alkalmával. A korábbi hólyagdaganat kezelésen átesett betegeknél az előzményekre való tekintettel a daganat kiújulásának lehetősége miatt, míg a két onkológiailag nem kezelt betegnél a primer malignitás kizárása céljából végeztünk szövettani mintavételt. A transurethralis térképbiopszia mind az öt betegünk esetében igazolta az in situ karcinómát. Ez azt jelenti, hogy egy betegnél az onkológiai szempontból negatív endoszkópos lelet és egy esetben malignitást nem igazoló vizeletcitológia ellenére volt igazolható a húgyhólyag in situ karcinómája. Ezek alapján úgy gondoljuk, hogy IC tüneteit mutató betegeknél alapvető fontosságú a korábbi esetleges CIS/hólyagtumor-előzmények feltérképezése, a legkisebb bizonytalanság (pozitív vagy atípusos sejteket mutató vizeletcitológia, malignitás esetleges gyanúját csupán legminimálisabban felvető cisztoszkópos eltérések) esetén a húgyhólyag szövettani mintavételével kell az állapotot pontosan tisztázni.
Következtetés
Az interstitialis cystitis és a húgyhólyag in situ karcinómájának differenciáldiagnózisa nehéz, komoly felkészültséget igénylő feladat. Körültekintő kivizsgálással elkerülhető a nem megfelelő diagnózisból következő haszontalan, káros kezelés, vagy a kezelés elmaradásából adódó betegségprogresszió. Az interstitialis cystitis nem szövettani, hanem klinikai diagnózis (amely kizárásos alapon kerül leírásra), ugyanakkor a kórképre jellemző panaszok alapján a vizsgáló orvos CIS-re is gondolhat, ezért véleményünk szerint IC gyanúja esetén elengedhetetlen a malignuselváltozás biztos kizárása. A hagyományos cisztoszkópia specificitása nem elégséges a két betegség közti elkülönítésre. A high grade daganatsejtek kimutatásában segítséget nyújthat a vizeletcitológia, azonban álnegatív és álpozitív eredmények előfordulásával is kell számolnunk. A malignus elváltozás jelenlétét biztosan csak szövettani mintavétellel tudjuk kimutatni. A kórelőzményben szereplő korábbi húgyhólyagdaganat, in situ karcinóma vagy a cisztoszkópia során látható, malignitásra legkisebb mértékben is gyanús nyálkahártya-elváltozás esetén a mintavétel elengedhetetlen.
References
1. Humphrey P.A. Urothelial Carcinoma In Situ of the Bladder. J Urol 2012; 187; 1057–1058. https://doi.org/10.1016/j.juro.2011.12.020
2. Warren JW, Meyer WA, Greenberg P, et al. Using the International Continence Society’s Definition of Painful Bladder Syndrome Urology. 2006 Jun; 67(6): 1138–1143. https://doi.org/10.1016/j.urology.2006.01.086
3. Lamm DL, Herr HW, Jakse G, et al. Updated concepts and treatment of in situ carcinoma. UrolOncol 1998; 4: 130–8. https://doi.org/10.1016/S1078-1439(99)00020-4
4. Kaasinen E, Wijkstrom H, Malmstrom PU, et al. Alternating mitomycin C and BCG instillations versus BCG alone in treatment carinoma in situ of the urinary bladder: a Nordic study. Eur Urol 2003; 43: 637–45. https://doi.org/10.1016/S0302-2838(03)00140-4
5. Palou J, Salvador J, Parada R, et al. Carcinoma in situ of the prostatic urethra: the role of intravesical BCG. Urol Integr Invest 2001; 6: 165–70.
6. Kirkali Z, Chan T, Manoharan M, et al. Bladder cancer: epidemiology, staging and grading, and diagnosis Urology. 2005 Dec; 66(6 Suppl 1): 4–34. https://doi.org/10.1016/j.urology.2005.07.062
7. Clemens J, Meenan R, Rosetti M, Gao S, Calhoun E. Prevalence and incidence of interstitial cystitis in a managed care population. J Urol 173(1): 98–102. https://doi.org/10.1097/01.ju.0000146114.53828.82
8. Hanno P, Dmochowski R. Status of international consensus on interstitial cystitis/bladder pain syndrome/painful bladder syndrome: 2008 snapshot. Neurourol Urodyn 2009; 28: 274–86. https://doi.org/10.1002/nau.20687
9. van de Merwe JP, Nordling J, et al. Diagnostic criteria, classification, and nomenclature for painful bladder syndrome/interstitial cystitis: an ESSIC proposal. Eur Urol 2008; 53(1): 60–7. https://doi.org/10.1016/j.eururo.2007.09.019
10. Engeler D, Baranowski AP, Borovicka J, et al. Guidelines on Chronic Pelvic Pain 2014 D
11. Johansson L, Fall M. Pathology of interstitial cystitis. Urol Clin North Am 1994 Feb; 21(1): 55–62.
12. Geurts N, Van Dyck J, Wyndaele JJ. Bladder pain syndrome: do the different morphological and cystoscopic features correlate? Scand J Urol Nephrol 2011; 45(1): 20–3. https://doi.org/10.3109/00365599.2010.519346
13. Sylvester R, van der Meijden A, Witjes JA, et al. High-grade Ta urothelial carcinoma and carcinoma in situ of the bladder. Urology 2005 Dec; 66(6 Suppl 1): 90–107. https://doi.org/10.1016/j.urology.2005.06.135
14. Kausch I, Sommerauer M, Montorsi F, et al. Photodynamic diagnosis in non-muscle-invasive bladder cancer: a systematic review and cumulative analysis of prospective studies. Eur Urol 2010 Apr; 57(4): 595–606. https://doi.org/10.1016/j.eururo.2009.11.041
15. Lamm D, Herr H, Jakse G, et al. Updated concepts and treatment of carcinoma in situ. Urol Oncol 1998; 4: 130–138. https://doi.org/10.1016/S1078-1439(99)00020-4