Metastatic non-muscle-invasive bladder cancer – A case report
DOI: 10.22591/magyurol.2020.3.juhaszd.106
Authors:
Juhász Dániel dr.1, Szendrői Miklós dr.2, Nyirády Péter dr.1, Riesz Péter dr.1
1Semmelweis Egyetem, Urológiai Klinika és Uroonkológiai Centrum, Budapest (igazgató: Nyirády Péter dr.)
2Semmelweis Egyetem, Ortopédiai Klinika, Budapest (igazgató: Szőke György dr.)
Summary
Introduction: Malignant neoplasm of the urinary bladder is the second most common malignancy in urological patients. Non-muscle-invasive bladder cancer causes distant metastasis in less than 10% of cases. In the literature available, very few metastases to non-muscle-invasive bladder cancer has been described in a variety of locations.
Case report: A 61-year-old female patient treated with type 2 diabetes mellitus visited our clinic in 2017. She had a history of 2008 with transurethral bladder tumour resection (TURTU). Histological examination resulted in pT1GrII low grade urothelial cell carcinoma. In 2013, X-ray and SPECT were performed due to lower left limb pain, which confirmed osteolytic lesion in the diaphysis of the left femur. The patient underwent left proximal femoral resection and tumor endoprosthesis implantation at the Department of Orthopaedics, Semmelweis University. Histological examination of the removed specimen confirmed the metastasis of urothelial cell carcinoma. Staging CT scan and cystoscopy did not confirm metastasis or relapse in the bladder. The patient did not submit to a control examination from 2014 for 3 years. In 2017, CT scan and cystoscopy confirmed recurrent bladder cancer. Transurethral resection of the bladder happened. Histologic examination confirmed T1GrII low grade transitional cell carcinoma. The patient underwent cystoscopy every 3 months and since then no recurrence was detected.
Discussion and conclusion: Non-muscle invasive bladder tumours cause metastases less than 10% of the cases. They can be recognised in variety of the locations. Type 2 diabetes mellitus is a predisposing factor for metastasis formation in patients treated by non-muscle invasive bladder cancer. National and international guidelines do not recommend additional staging imaging (eg. bone scintigraphy, x-rays) for low grade non-muscle invasive bladder carcinoma. In the present case, attention should be drawn to the possibility of metastasis when symptoms and abnormal imaging are observed.
LAPSZÁM: MAGYAR UROLÓGIA | 2020 | 32. ÉVFOLYAM, 3. SZÁM
Összefoglalás
Bevezetés: A húgyhólyag rosszindulatú daganata a második leggyakoribb malignitás az urológiai betegek körében. A nem izominvazív hólyagrák az esetek kevesebb, mint 10%-ában képez távoli áttétet. A fellelhető szakirodalomban kevés nem izominvazív hólyagrák által adott áttétet írtak le változatos elhelyezkedésben felismerve.
Esetismertetés: 61 éves 2-es típusú diabetes mellitus miatt kezelés alatt álló nőbeteg 2017-ben jelentkezett klinikánkon. Anamnézisében 2008-ban szerepel transurethralis hólyagtumor-reszekció. Szövettani vizsgálat eredménye pT1GrII low grade urothelsejtes karcinóma volt. 2013-ban bal oldali alsóvégtagi fájdalmak miatt röntgen és SPECT történt, ami a bal femur diafízisében igazolt osteolitikus léziót. A betegnél a Semmelweis Egyetem Ortopédiai Klinikán bal proximális femurreszekció és tumor endoprotézis-implantáció történt. Az eltávolított preparátum szövettani vizsgálata urothelsejtes karcinóma áttétjét igazolta. Staging CT-vizsgálat és cisztoszkópia a húgyhólyagban áttétet vagy recidívát nem igazolt. A beteg 2014-től 3 évig kontrollvizsgálatra nem jelentkezett. 2017-ben CT-vizsgálat és cisztoszkópia recidív hólyagtumort igazolt. TURTU történt, szövettani eredmény T1GrII low grade tranziciocelluláris karcinómát igazolt. A betegnél 3 havonta cisztoszkópia történt, azóta recidíva gyanúja nem merült fel.
Megbeszélés és következtetés: A nem izominvazív hólyagdaganatok az esetek kevesebb, mint 10%-ában képeznek metasztázist. Lokalizációt tekintve változatos elhelyezkedésben kerülhetnek felismerésre. A 2-es típusú diabetes mellitus hajlamosító tényező a nem izominvazív hólyagrák által gondozott betegeknél metasztázisképződésre. A hazai és nemzetközi szakmai irányelvek nem írnak elő kiegészítő staging képalkotó vizsgálatokat (pl. csontszcintigráfia, röntgen) low grade nem izominvazív hólyagkarcinómánál. A bemutatott esettel arra hívjuk fel a figyelmet, hogy tünetek és kóros eltérést mutató képalkotó eredmény észlelésekor áttét lehetőségére gondolni kell.
Bevezetés
A húgyhólyag rosszindulatú daganata a második leggyakoribb malignitás az urológiai betegek körében. Kialakulásában 90%-ban a dohányzás tehető felelőssé. Leggyakoribb tünete a makroszkópos vérvizelés. Kezelésében gold standard beavatkozás az endoszkópos transurethralis tumorreszekció (TURTU). Szövettani típusát tekintve urothelsejtes (átmeneti sejtes vagy tranziciocelluláris) karcinóma. Az összes húgyhólyagdaganat 75%-ban nem izominvazív (Ta, T1, CIS), 25%-ban izominvazív (T2≤). A nem izominvazív hólyagrák az esetek kevesebb, mint 10%-ában képez távoli áttétet, a diabetes mellitus kockázati tényezőként szerepel az áttétképződés szempontjából (1).
Esetismertetés
61 éves 2-es típusú diabetes mellitus miatt kezelés alatt álló nőbeteg 2017-ben jelentkezett klinikánkon. Anamnézisében 2008-ban szerepelt transurethralis hólyagtumor-reszekció (TURTU) és adjuváns mitomycin-C intravesicalis kemoinstilláció. Szövettani vizsgálat eredménye pT1GrII urothelsejtes karcinóma volt. Utóreszekció során daganat jelenléte nem igazolódott. A betegnél 2010-ben jobb oldali tüdőtumort fedeztek fel és alsólebenyi lobectomia történt. Szövettani vizsgálat primer planocelluláris karcinóma jelenlétét mutatta.
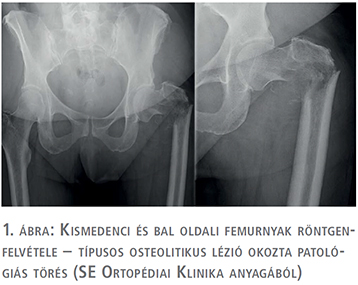
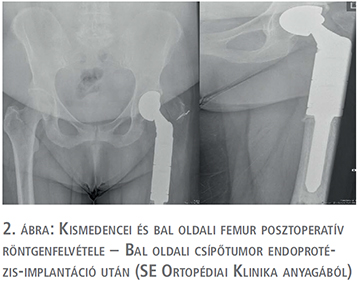
2013-ban bal oldali alsóvégtagi fájdalmak miatt röntgen és SPECT történt, ami a bal femur diafízisében igazolt osteolyticus léziót (1. ábra). A betegnél a Semmelweis Egyetem Ortopédiai Klinikán bal proximális femur reszekció és tumor endoprotézis-implantáció történt (2. ábra). Az eltávolított preparátum szövettani vizsgálata urothelsejtes karcinóma áttétjét igazolta.
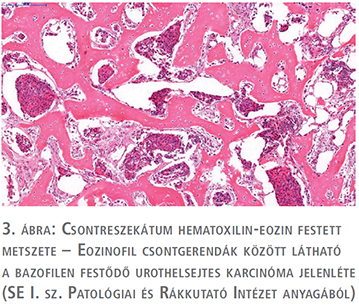

Staging CT-vizsgálat és cisztoszkópia a húgyhólyagban áttétet vagy recidívát nem igazolt. A beteg 2014-től 3 évig kontrollvizsgálatra nem jelentkezett. 2017-ben CT-vizsgálat és cisztoszkópia recidív hólyagtumort igazolt. TURTU és korai posztoperatív intravesicalis epirubicin kemoinstilláció történt, szövettani eredmény T1GrII low grade tranziciocelluláris karcinómát igazolt. A betegnél 3 havonta cisztoszkópia történt, azóta recidíva gyanúja nem merült fel.
Megbeszélés és következtetés
A nem izominvazív hólyagdaganatok az esetek kevesebb, mint 10%-ában képeznek metasztázist, a 2-es típusú diabetes mellitus hajlamosító tényező metasztázis képződésre. A kevés fellelhető szakirodalomban lokalizációt tekintve változatos elhelyezkedésben kerültek felismerésre. Sasaki és munkatársai egy T1GII urothelialis karcinóma miatt TURTU-n átesett beteg esetét mutatták be, akinél a magas posztoperatív alkalikus foszfatáz- (ALP) szint hátterében csontszcintigráfia multiplex csontmetasztázist igazolt. Kombinált gemcitabin és denosumabkezelést indítottak (2). T1 high grade nem izominvazív húgyhólyag-karcinóma adott áttétet iliacalis nyirokcsomókba, csontba, mediastinumba, mellékvesébe és pajzsmirigybe egy török esetismertetésben (3). Egy japán betegnél ugyancsak pT1 high grade nem izominvazív húgyhólyag-karcinóma okozott mulitplex májmetasztázist (4). 2008-ban egy 63 éves férfi beteg TURTU-n esett át, szövettan T1 high grade urothelialis karcinóma volt. 3 évvel később akutan kialakult kettős látás, n. trochlearis paralízis és labialis hypaesthesia miatt készült koponya-MRI-vizsgálat, ami clivus infiltrációt és pachymeningitist igazolt, meningealis carcinomatosis mellett. A nem izominvazív húgyhólyag-tumorok által okozott metasztázisok ritkák, azonban előfordulásuk esetén is többnyire high grade daganat hozza létre azokat. Low grade tumorok esetében ez még ritkább. A hazai és nemzetközi szakmai irányelvek nem írnak elő kiegészítő staging képalkotó vizsgálatokat (pl. csontszcintigráfia, röntgen, MRI) nem izominvazív, így low grade hólyagkarcinómánál sem. A szerzők a bemutatott esettel arra kívánják felhívni a figyelmet, hogy tünetek esetén és kóros eltérést mutató képalkotó eredmény észlelésekor nem izominvazív húgyhólyagkarcinóma-áttét lehetőségére feltétlenül gondolni kell.
References
1. Ozer K, Horsanali MO, Gorgel SN, Ozbek E. Asian Pac J Cancer Prev 2016; 17(1): 105–8. doi: https://doi.org/10.7314/APJCP.2016.17.1.105
2. Sasaki Y, Oi H, Oyama T, Kagawa J, Komori M, Senzaki T, Fukawa T, Takahashi H, Takemura M, Yamaguchi K, Yamamoto Y. 2013 Oct; 59(10): 669–72. Japanese.
3. Tuncer M, Faydaci G, Altin G, Erdogan BA, Kibar S, Sanli A, Bilgici D. Korean J Urol 2014 Mar; 55(3): 222–5. doi: https://doi.org/10.4111/kju.2014.55.3.222. Epub 2014 Mar 13. doi: https://doi.org/10.4111/kju.2014.55.3.222
4. Kida K, Shimizu Y, Ogawa K, Kanamaru S, Ito N. Hinyokika Kiyo. 2018 Jun; 64(6): 271–275.
doi: https://doi.org/10.14989/ActaUrolJap_64_6_271. Japanese
5. Teyssonneau D, Daste A, Dousset V, Hoepffner JL, Ravaud A, Gross-Goupil M. BMC Cancer. 2017 May 11; 17(1): 323.
doi: https://doi.org/10.1186/s12885-017-3309-2